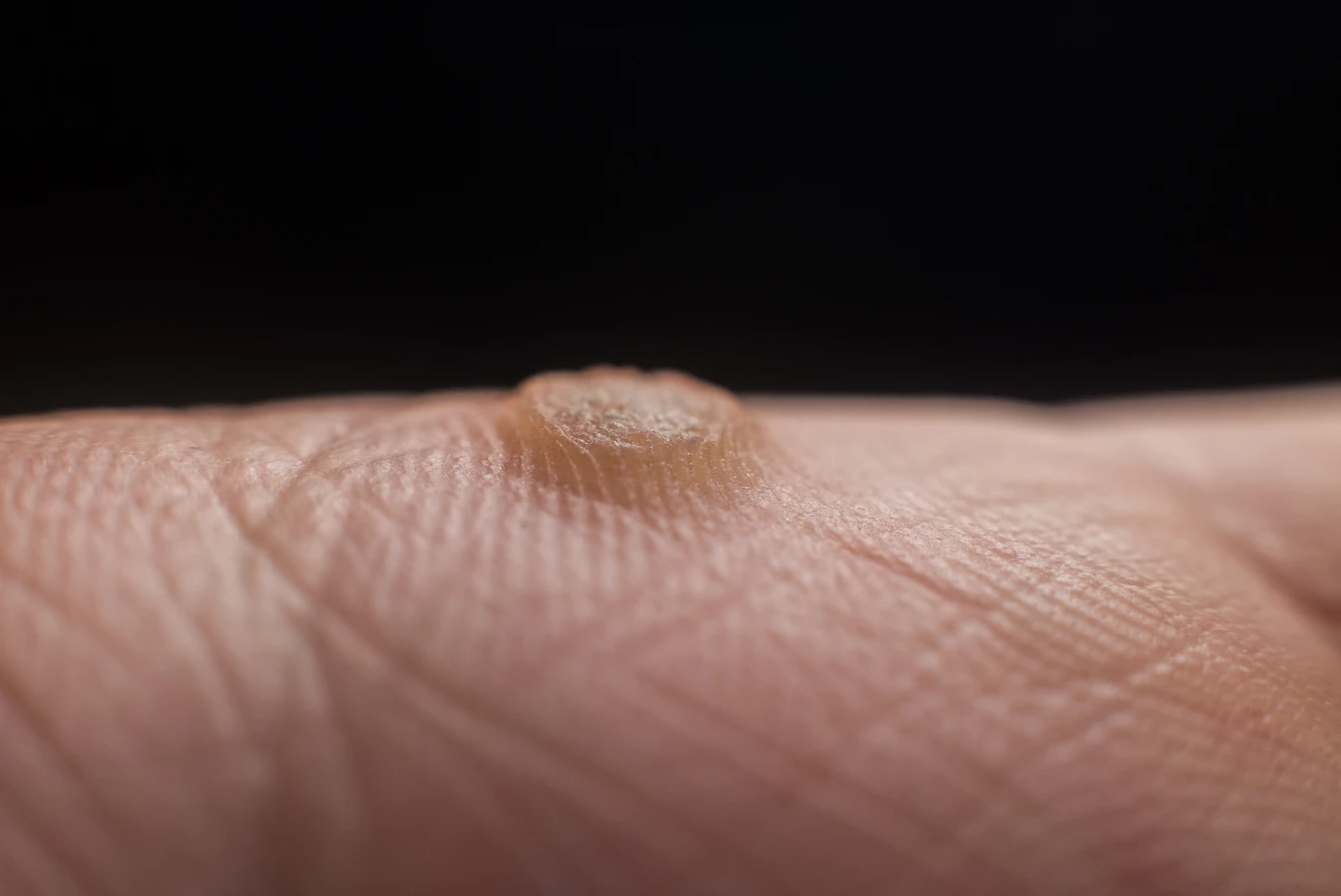
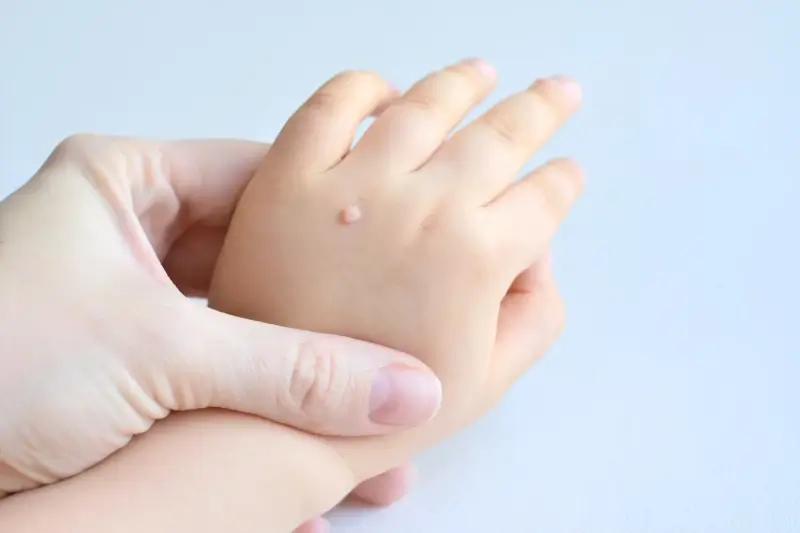
Kurzajki, zwane również brodawkami, są powszechnym problemem dermatologicznym, który dotyka osoby w każdym wieku. Ich pojawienie się może być źródłem dyskomfortu, a czasem nawet bólu, dlatego zrozumienie mechanizmów ich powstawania jest kluczowe dla skutecznego zapobiegania i leczenia. Głównym winowajcą w procesie formowania się kurzajek jest wirus brodawczaka ludzkiego, znany powszechnie jako HPV (Human Papillomavirus). Ten wirus jest niezwykle rozpowszechniony i istnieje wiele jego podtypów, z których niektóre wywołują zmiany skórne o charakterze brodawkowatym.
Infekcja wirusem HPV następuje zazwyczaj poprzez bezpośredni kontakt ze skórą osoby zakażonej lub przez kontakt z przedmiotami, które miały styczność z wirusem, takimi jak ręczniki, obuwie czy powierzchnie w miejscach publicznych, szczególnie wilgotnych i ciepłych. Wirus wnika do naskórka przez drobne uszkodzenia skóry, mikrourazy czy skaleczenia, które mogą być niewidoczne gołym okiem. Po wniknięciu do komórek naskórka wirus rozpoczyna proces namnażania, prowadząc do nieprawidłowego wzrostu komórek, co manifestuje się jako charakterystyczna, guzkowata zmiana skórna – kurzajka.
Okres inkubacji, czyli czas od momentu zakażenia do pojawienia się widocznych zmian, może być bardzo zróżnicowany. Zwykle trwa od kilku tygodni do nawet kilku miesięcy. W tym czasie wirus aktywnie działa w organizmie, a układ odpornościowy walczy z infekcją. U osób z silnym systemem immunologicznym, wirus może zostać zwalczony samoistnie, bez rozwoju widocznych objawów. Jednak u osób z osłabioną odpornością, np. z powodu chorób przewlekłych, terapii immunosupresyjnej czy po prostu w wyniku stresu, wirus może łatwiej przejąć kontrolę nad komórkami naskórka, prowadząc do rozwoju kurzajek.
Różnorodność typów wirusa HPV przekłada się na różne rodzaje kurzajek, które mogą pojawiać się w różnych miejscach na ciele. Niektóre typy wirusa preferują skórę dłoni i stóp, prowadząc do powstania popularnych brodawek pospolitych i brodawek stóp. Inne mogą lokalizować się na twarzy, szyi, a nawet w okolicach narządów płciowych, choć te ostatnie często są traktowane jako odrębna kategoria problemów. Ważne jest, aby pamiętać, że kurzajki nie są jedynie problemem estetycznym; niektóre typy wirusa HPV są powiązane z wyższym ryzykiem rozwoju nowotworów, dlatego w przypadku wątpliwości lub zmian o nietypowym charakterze zawsze należy skonsultować się z lekarzem.
Dlaczego wirus HPV powoduje kurzajki na skórze człowieka
Wirus brodawczaka ludzkiego (HPV) jest przyczyną powstawania kurzajek, ale jego działanie na skórę jest złożonym procesem biologicznym. HPV jest grupą wirusów DNA, która specyficznie atakuje komórki nabłonkowe skóry i błon śluzowych. Po wniknięciu do komórek naskórka, wirus integruje swój materiał genetyczny z materiałem komórki gospodarza, wykorzystując jej mechanizmy do własnej replikacji. Kluczowym elementem jest to, że HPV preferuje namnażanie się w komórkach, które są w trakcie procesu różnicowania, czyli przechodzą przez cykl dojrzewania i przemieszczania się w kierunku powierzchni skóry.
Gdy wirus namnaża się w komórkach nabłonka, dochodzi do zaburzeń w ich normalnym cyklu życiowym. Komórki zaczynają dzielić się w sposób niekontrolowany i nadmierny, co prowadzi do powstania charakterystycznego, wyniosłego zgrubienia na powierzchni skóry. Wirus HPV wpływa również na produkcję keratyny, białka strukturalnego skóry, co powoduje jej nadmierne rogowacenie i tworzenie twardej, nierównej powierzchni kurzajki. W niektórych przypadkach, wewnątrz brodawki można dostrzec drobne czarne punkty, które są zakrzepłymi naczyniami włosowatymi, odżywiającymi rozrastające się tkanki.
Mechanizm rozprzestrzeniania się wirusa jest zazwyczaj kontaktowy. Bezpośredni kontakt skóra-do-skóry jest najczęstszym sposobem infekcji. Wirus może przetrwać na powierzchniach takich jak podłogi w szatniach, basenach, siłowniach, a także na przedmiotach osobistych, takich jak ręczniki czy gąbki. Nawet drobne, niezauważalne skaleczenia, otarcia czy pęknięcia naskórka stanowią bramę dla wirusa. Układ odpornościowy zdrowej osoby jest w stanie skutecznie zwalczać wiele typów wirusów, w tym HPV. Jednak jego skuteczność może być obniżona przez różne czynniki, co zwiększa podatność na infekcję i rozwój zmian skórnych.
Istnieją setki typów wirusa HPV, a nie wszystkie z nich powodują brodawki. Niektóre typy są onkogenne, czyli mogą przyczyniać się do rozwoju nowotworów, szczególnie raka szyjki macicy, odbytu, prącia czy gardła. Typy wirusa odpowiedzialne za powstawanie kurzajek na dłoniach i stopach zazwyczaj nie są związane z ryzykiem nowotworowym, ale mogą być uciążliwe i trudne do wyleczenia. Warto zaznaczyć, że po wyleczeniu jednej kurzajki, nie ma gwarancji, że osoba nie zostanie ponownie zainfekowana tym samym lub innym typem wirusa, ponieważ wirus jest powszechny w środowisku.
Główne drogi przenoszenia się kurzajek między ludźmi

Kolejnym istotnym sposobem przenoszenia jest kontakt pośredni, czyli poprzez przedmioty i powierzchnie, które miały kontakt z wirusem. Miejsca takie jak baseny, sauny, siłownie, szatnie, a także wspólne prysznice są idealnym środowiskiem dla wirusa HPV ze względu na panującą tam wilgoć i ciepło, które sprzyjają jego przetrwaniu. Chodzenie boso w takich miejscach znacząco zwiększa ryzyko infekcji, ponieważ stopy są bezpośrednio narażone na kontakt z wirusem obecnym na podłodze czy matach.
Przedmioty osobiste, takie jak ręczniki, ubrania, obuwie, czy nawet narzędzia do pielęgnacji paznokci, mogą również stać się nośnikami wirusa. Dlatego tak ważne jest, aby nie dzielić się tego typu przedmiotami z innymi osobami, zwłaszcza jeśli istnieje podejrzenie obecności wirusa. Samozakażenie, czyli przeniesienie wirusa z jednej części ciała na inną, jest również częstym zjawiskiem. Osoba, która ma kurzajkę na dłoni, może nieświadomie przenieść wirusa na inne części ciała podczas drapania, dotykania twarzy lub innych obszarów skóry.
Warto podkreślić, że obecność kurzajki nie zawsze oznacza, że osoba jest zaraźliwa w danym momencie. Wirus może być obecny w organizmie, ale nie manifestować się zewnętrznie. Jednakże, obecność widocznych brodawek zwiększa ryzyko transmisji. Dzieci są szczególnie podatne na zakażenie, ponieważ ich układ odpornościowy jest jeszcze w fazie rozwoju, a także ze względu na ich większą skłonność do kontaktu fizycznego i eksploracji otoczenia. Należy pamiętać, że HPV jest bardzo powszechnym wirusem, a większość aktywnych seksualnie osób w pewnym momencie życia zostanie nim zainfekowana. Choć większość infekcji ustępuje samoistnie, niektóre typy wirusa mogą prowadzić do poważniejszych problemów zdrowotnych.
Jakie są rodzaje kurzajek i ich specyficzne lokalizacje na ciele
Istnieje wiele odmian kurzajek, a ich wygląd i lokalizacja zależą od konkretnego typu wirusa brodawczaka ludzkiego (HPV), który wywołał infekcję, a także od miejsca na ciele, w którym wirus się namnożył. Rozpoznawanie poszczególnych typów kurzajek może pomóc w zrozumieniu ich pochodzenia i wdrożeniu odpowiedniego leczenia. Najbardziej powszechne są brodawki pospolite, znane również jako kurzajki zwykłe. Zazwyczaj pojawiają się na dłoniach, palcach, a czasami na łokciach i kolanach. Mają one charakterystyczną, szorstką i twardą powierzchnię, często przypominającą kalafior. Mogą być pojedyncze lub występować w skupiskach.
Brodawki stóp, zwane również kurzajkami podeszwowymi, lokalizują się na podeszwach stóp. Ze względu na nacisk wywierany podczas chodzenia, często są one płaskie i wrośnięte w skórę, co może powodować ból. Mogą być otoczone zrogowaciałą skórą i mieć ciemne punkty w środku. Czasami jedna duża brodawka może mieć otoczenie mniejszych, tzw. brodawki mozaikowe. Wirus HPV preferuje wilgotne środowisko, dlatego często pojawiają się w miejscach, gdzie stopy się pocą, np. w butach.
Brodawki płaskie, zazwyczaj mniejsze i gładsze niż brodawki pospolite, często występują na twarzy, szyi, dłoniach i przedramionach. Mogą być żółtawe, brązowe lub cieliste i mieć lekko uniesioną powierzchnię. Ze względu na lokalizację na twarzy, mogą być szczególnie uciążliwe pod względem estetycznym. Chociaż zazwyczaj nie są bolesne, mogą powodować swędzenie.
Brodawki nitkowate, znane również jako brodawki palczaste, charakteryzują się wydłużonym, nitkowatym kształtem. Najczęściej pojawiają się na twarzy, w okolicach ust, nosa i oczu, a także na szyi. Są one bardziej miękkie i cieliste niż inne rodzaje kurzajek i mogą szybko się rozprzestrzeniać.
Kurzajki narządów płciowych, zwane kłykcinami kończystymi, są wywoływane przez specyficzne typy wirusa HPV i wymagają odrębnego leczenia. Lokalizują się w okolicach narządów płciowych, odbytu, a także w jamie ustnej i gardle. Są one zazwyczaj miękkie, wilgotne i mogą mieć wygląd kalafiora. Ze względu na potencjalne powiązanie z rozwojem nowotworów, kłykciny kończyste wymagają szczególnej uwagi i konsultacji lekarskiej.
Istnieją również rzadsze odmiany kurzajek, takie jak brodawki mozaikowe czy brodawki przejściowe. Ważne jest, aby pamiętać, że niezależnie od typu, każda kurzajka jest wynikiem infekcji wirusowej i może się rozprzestrzeniać, dlatego w przypadku wątpliwości lub trudności w leczeniu, zawsze należy skonsultować się z lekarzem dermatologiem.
Czynniki zwiększające ryzyko powstawania kurzajek u ludzi
Chociaż wirus brodawczaka ludzkiego (HPV) jest główną przyczyną powstawania kurzajek, nie każda osoba zakażona rozwija zmiany skórne. Istnieje szereg czynników, które mogą zwiększać podatność organizmu na infekcję i rozwój brodawek. Jednym z kluczowych czynników jest stan układu odpornościowego. Osoby z osłabionym systemem immunologicznym, na przykład z powodu chorób autoimmunologicznych, terapii immunosupresyjnej po przeszczepach narządów, HIV/AIDS, czy nawet w wyniku przewlekłego stresu i niewłaściwej diety, są znacznie bardziej narażone na rozwój kurzajek. Ich organizm gorzej radzi sobie z zwalczaniem wirusa, co pozwala mu na swobodniejsze namnażanie się w komórkach naskórka.
Wiek również odgrywa pewną rolę. Dzieci i młodzież, których układ odpornościowy wciąż się rozwija, są często bardziej podatne na infekcje HPV i rozwój kurzajek. W tej grupie wiekowej częstsze są również drobne urazy skóry, które stanowią bramę dla wirusa. Z drugiej strony, osoby starsze, u których układ odpornościowy może być osłabiony przez proces starzenia się lub współistniejące choroby, również mogą być bardziej narażone.
Wilgotne i ciepłe środowisko sprzyja przetrwaniu i rozprzestrzenianiu się wirusa HPV. Dlatego osoby, które często korzystają z publicznych basenów, siłowni, saun czy łaźni, są bardziej narażone na kontakt z wirusem. Dotyczy to również osób, których praca lub aktywność fizyczna prowadzi do nadmiernego pocenia się stóp, co stwarza idealne warunki do rozwoju brodawek podeszwowych. Noszenie nieoddychającego obuwia, syntetycznych skarpetek czy długotrwałe przebywanie w mokrych butach może zwiększać ryzyko.
Uszkodzenia skóry, nawet te najmniejsze i niezauważalne gołym okiem, stanowią otwartą drogę dla wirusa do wniknięcia do organizmu. Drobne skaleczenia, otarcia, pęknięcia naskórka spowodowane suchością skóry, ukąszenia owadów czy zadrapania mogą być miejscem infekcji. Dotyczy to szczególnie miejsc, gdzie skóra jest cieńsza i bardziej narażona na urazy, jak dłonie czy stopy.
Nawyki związane z higieną osobistą i zachowaniem higieny w miejscach publicznych mają kluczowe znaczenie. Dzielenie się ręcznikami, obuwiem, ubraniami czy narzędziami do pielęgnacji ciała może ułatwiać przenoszenie wirusa. Niewłaściwa higena rąk, zwłaszcza po kontakcie z potencjalnie zakażonymi powierzchniami, również zwiększa ryzyko. Warto pamiętać, że HPV jest bardzo powszechny i większość populacji jest nim zakażona w pewnym momencie życia. Kluczem jest wzmocnienie odporności i unikanie czynników, które sprzyjają rozwojowi zmian skórnych.
Jak wirus brodawczaka ludzkiego powoduje nieprawidłowy wzrost komórek naskórka
Wirus brodawczaka ludzkiego (HPV) jest głównym sprawcą powstawania kurzajek, a jego działanie polega na manipulowaniu cyklem życiowym komórek naskórka. Po wniknięciu do warstwy podstawnej naskórka, wirus rozpoczyna proces swojej replikacji, wykorzystując maszynerię komórkową gospodarza. Kluczową rolę odgrywają tutaj specyficzne białka wirusowe, które wpływają na procesy regulujące wzrost i różnicowanie komórek.
Gdy komórka nabłonkowa jest zainfekowana przez HPV, wirus zaczyna produkować białka, takie jak E6 i E7. Te białka mają zdolność do wiązania się i dezaktywacji kluczowych białek komórkowych, które są odpowiedzialne za kontrolę cyklu komórkowego i proces apoptozy, czyli programowanej śmierci komórki. W szczególności, białka E6 i E7 wpływają na białka p53 i Rb, które pełnią funkcję “strażników genomu”. Dezaktywacja tych białek prowadzi do utraty kontroli nad podziałami komórkowymi.
W efekcie, komórki zainfekowane przez HPV zaczynają dzielić się w sposób niekontrolowany i przyspieszony. Proces ten jest szczególnie widoczny w warstwie kolczystej i ziarnistej naskórka, gdzie komórki są już w trakcie różnicowania. Wirus HPV wykorzystuje te procesy do swojego namnażania, ale jednocześnie prowadzi do nadmiernego rozrostu tkanki. Powstaje charakterystyczna, hiperplastyczna zmiana skórna, czyli kurzajka.
Dodatkowo, wirus wpływa na syntezę keratyny, białka budulcowego naskórka. Nadmierna produkcja keratyny prowadzi do zgrubienia i rogowacenia powierzchni kurzajki, nadając jej szorstki, niejednolity wygląd. W niektórych przypadkach, może dojść do zaburzeń w unaczynieniu tkanki, co manifestuje się jako drobne, ciemne punkty widoczne w centrum brodawki – są to zakrzepłe naczynia włosowate.
Zdolność wirusa HPV do manipulowania komórkami gospodarza jest niezwykła. W normalnych warunkach, komórki naskórka przechodzą przez ściśle określony cykl rozwoju i śmierci. Infekcja HPV zakłóca ten proces, prowadząc do nieprawidłowego wzrostu i tworzenia widocznych zmian. Warto pamiętać, że niektóre typy wirusa HPV mają silniejsze właściwości onkogenne, co oznacza, że mogą prowadzić do bardziej agresywnych zmian i zwiększać ryzyko rozwoju nowotworów, gdy białka E6 i E7 zakłócają procesy naprawy DNA i kontroli podziałów komórkowych na poziomie genetycznym.
Jakie są naturalne sposoby na pozbycie się kurzajek w domu
Choć kurzajki są infekcją wirusową, wiele osób poszukuje naturalnych metod ich usuwania w zaciszu własnego domu. Skuteczność tych metod bywa różna i zależy od indywidualnej odpowiedzi organizmu, wielkości i umiejscowienia kurzajki. Jedną z popularnych metod jest stosowanie kwasu salicylowego, który można znaleźć w preparatach dostępnych bez recepty w aptekach, ale jest on również obecny w niektórych naturalnych składnikach. Kwas salicylowy działa keratolitycznie, czyli pomaga rozpuścić zrogowaciałą warstwę skóry tworzącą kurzajkę, stopniowo ją osłabiając.
Inną często polecaną metodą jest stosowanie olejku z drzewa herbacianego. Ten naturalny antyseptyk ma właściwości antywirusowe i przeciwzapalne. Należy jednak stosować go ostrożnie, ponieważ w czystej postaci może podrażniać skórę. Zwykle zaleca się rozcieńczenie olejku kilkoma kroplami oleju nośnikowego, np. kokosowego lub oliwy z oliwek, i aplikowanie go bezpośrednio na kurzajkę kilka razy dziennie. Niektórzy twierdzą, że regularne stosowanie może doprowadzić do stopniowego wysuszenia i odpadnięcia kurzajki.
Ocet jabłkowy to kolejny domowy środek, który cieszy się popularnością. Zawiera on kwas octowy, który może pomóc w “wypaleniu” kurzajki. Zazwyczaj moczy się w occie jabłkowym wacik lub kawałek gazika i przykłada do kurzajki na noc, zabezpieczając plastrem. Należy jednak pamiętać, że ocet jest substancją kwasową i może powodować podrażnienia, zaczerwienienie, a nawet niewielkie owrzodzenia, zwłaszcza na wrażliwej skórze. Dlatego zaleca się ostrożność i przetestowanie na małym obszarze skóry przed szerokim zastosowaniem.
Czosnek, dzięki swoim właściwościom antywirusowym i antybakteryjnym, jest również często wykorzystywany w leczeniu kurzajek. Zmiażdżony ząbek czosnku lub jego wyciąg można nakładać bezpośrednio na kurzajkę, zabezpieczając plastrem na noc. Podobnie jak w przypadku octu jabłkowego, czosnek może powodować podrażnienia skóry, dlatego wymaga ostrożności. Niektórzy sugerują również stosowanie soku z cytryny, który ma właściwości ściągające i lekko kwasowe, lub nawet taśmy klejącej jako metody mechanicznego podrażniania, które może stymulować układ odpornościowy do walki z wirusem.
Ważne jest, aby podkreślić, że naturalne metody leczenia kurzajek mogą wymagać cierpliwości i konsekwencji. Efekty mogą nie być natychmiastowe, a sukces nie jest gwarantowany. W przypadku braku poprawy, nawracających kurzajek, bólu, krwawienia lub gdy kurzajka znajduje się w miejscu wrażliwym, zawsze należy skonsultować się z lekarzem dermatologiem, który zaproponuje bardziej skuteczne i bezpieczne metody terapeutyczne.
Kiedy należy udać się do lekarza w sprawie kurzajek
Choć wiele kurzajek można próbować leczyć domowymi sposobami, istnieją sytuacje, w których wizyta u lekarza dermatologa jest absolutnie konieczna. Nie należy zwlekać z konsultacją, gdy kurzajki wywołują silny ból, znacząco utrudniają codzienne funkcjonowanie, na przykład podczas chodzenia, lub gdy pojawiają się w miejscach szczególnie wrażliwych, takich jak twarz, okolice narządów płciowych czy dłonie, gdzie mogą stanowić problem estetyczny i społeczny.
Konieczna jest również wizyta u specjalisty, gdy mamy do czynienia z nietypowym wyglądem kurzajki. Jeśli zmiana szybko rośnie, zmienia kolor, krwawi, jest owrzodzona, ma nieregularne brzegi lub gdy pojawia się ich bardzo duża liczba w krótkim czasie, może to sugerować inne schorzenie, a nawet nowotwór skóry. W takich przypadkach lekarz przeprowadzi dokładną diagnostykę, która może obejmować dermatoskopię lub biopsję.
Osoby z osłabionym układem odpornościowym, na przykład pacjenci po przeszczepach narządów, osoby zakażone wirusem HIV lub przyjmujące leki immunosupresyjne, powinny zawsze konsultować się z lekarzem w przypadku pojawienia się kurzajek. Ich organizm może mieć trudności z samodzielnym zwalczeniem infekcji, a niektóre typy wirusa HPV mogą być związane z wyższym ryzykiem rozwoju nowotworów. W takich przypadkach lekarz może zalecić bardziej agresywne metody leczenia lub monitorować stan pacjenta.
Jeśli domowe metody leczenia nie przynoszą rezultatów po kilku tygodniach lub miesiącach, a kurzajki utrzymują się lub nawracają, należy zgłosić się do lekarza. Specjalista dysponuje szerszym wachlarzem skutecznych metod terapeutycznych, takich jak krioterapia (wymrażanie ciekłym azotem), elektrokoagulacja (wypalanie prądem), laseroterapia, czy aplikacja silniejszych środków chemicznych, które mogą być bardziej efektywne w leczeniu uporczywych zmian. Lekarz dobierze metodę leczenia najlepiej dopasowaną do rodzaju, lokalizacji i wielkości kurzajki, a także do indywidualnych potrzeb pacjenta.
Warto również pamiętać o profilaktyce. Lekarz może udzielić porad dotyczących zapobiegania nawrotom, higieny oraz ewentualnych szczepień przeciwko wirusowi HPV, które mogą chronić przed niektórymi typami wirusa odpowiedzialnymi za powstawanie kurzajek, a także za rozwój nowotworów. Wczesna konsultacja lekarska może zapobiec powikłaniom i przyspieszyć proces zdrowienia.
“`