Kurzajki, znane również jako brodawki, to powszechne zmiany skórne wywoływane przez infekcję wirusową. Zazwyczaj niegroźne,…
Od czego są kurzajki?
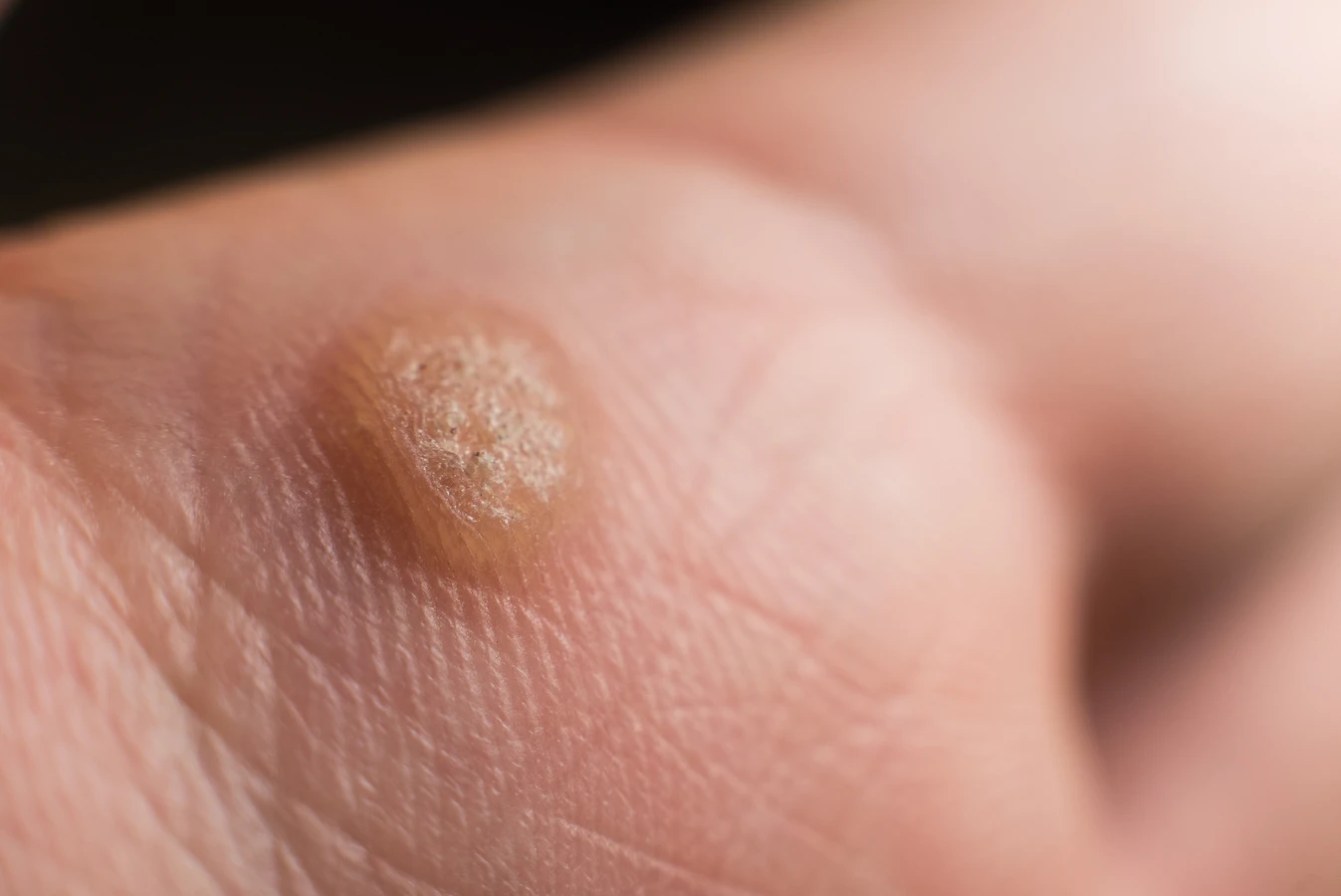
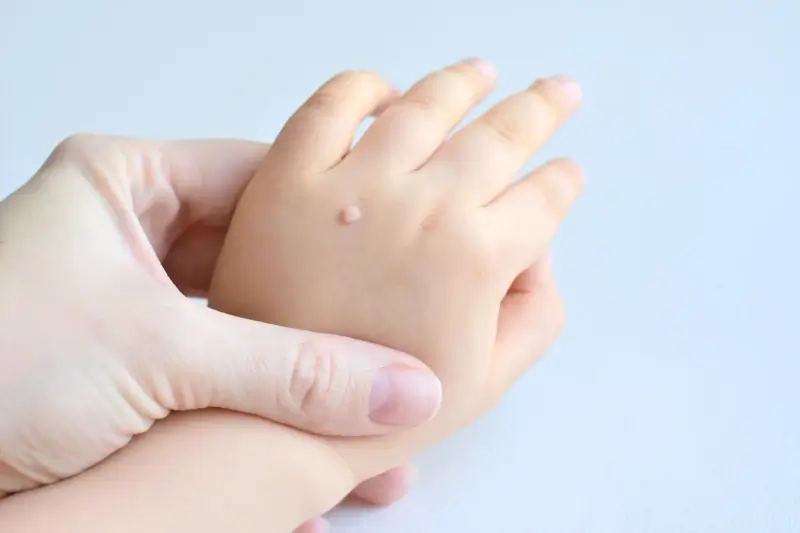
Kurzajki, znane również jako brodawki, to powszechne zmiany skórne wywoływane przez wirusy brodawczaka ludzkiego (HPV). Wirusy te atakują komórki naskórka, prowadząc do ich nadmiernego rozrostu i charakterystycznego, nieestetycznego wyglądu. Zrozumienie, od czego są kurzajki, jest kluczowe dla zapobiegania ich powstawaniu i skutecznego leczenia.
Wirus HPV jest bardzo rozpowszechniony i istnieje ponad 100 jego typów. Niektóre z nich są odpowiedzialne za powstawanie kurzajek na dłoniach i stopach, podczas gdy inne mogą prowadzić do zmian o charakterze onkogennym, zwiększając ryzyko rozwoju nowotworów, zwłaszcza raka szyjki macicy. Ważne jest, aby odróżnić niegroźne brodawki od innych zmian skórnych, dlatego w przypadku jakichkolwiek wątpliwości należy skonsultować się z lekarzem dermatologiem.
Infekcja wirusem HPV często przebiega bezobjawowo, a okres inkubacji może trwać od kilku tygodni do nawet kilku miesięcy. Wirus przenosi się przez bezpośredni kontakt ze skórą osoby zakażonej lub przez kontakt z zainfekowanymi przedmiotami, takimi jak ręczniki, obuwie czy przyrządy do manicure. Szczególnie sprzyjające warunki do zakażenia panują w miejscach wilgotnych i ciepłych, takich jak baseny, sauny czy siłownie.
Dlatego też, odpowiadając na pytanie od czego są kurzajki, należy podkreślić, że ich główną przyczyną jest kontakt z wirusem HPV. Nasz układ odpornościowy zazwyczaj jest w stanie zwalczyć infekcję, jednak u osób z osłabioną odpornością, na przykład z powodu chorób przewlekłych, stresu czy przyjmowania niektórych leków, wirus może łatwiej namnażać się w komórkach skóry, prowadząc do powstania brodawek.
Główne przyczyny pojawiania się kurzajek na ciele
Główną i niezaprzeczalną przyczyną pojawiania się kurzajek na ciele jest infekcja wirusem brodawczaka ludzkiego, czyli HPV. Wirus ten jest niezwykle powszechny i występuje w wielu odmianach, z których każda może wywoływać specyficzne typy brodawek w różnych lokalizacjach na skórze. Zrozumienie mechanizmu przenoszenia wirusa oraz czynników sprzyjających infekcji jest kluczowe dla profilaktyki i skutecznego radzenia sobie z tym problemem.
Wirus HPV przenosi się głównie drogą kontaktową. Oznacza to, że do zakażenia dochodzi poprzez bezpośredni kontakt skóra do skóry z osobą zainfekowaną, która może nie być świadoma swojej infekcji, ponieważ wirus często nie daje widocznych objawów. Możliwe jest również zakażenie pośrednie, gdy dojdzie do kontaktu z przedmiotami lub powierzchniami, na których znajdują się cząsteczki wirusa. Miejsca publiczne, takie jak baseny, siłownie, przebieralnie czy wspólne prysznice, stanowią idealne środowisko dla wirusa ze względu na panującą tam wilgoć i ciepło.
Istotnym czynnikiem wpływającym na powstawanie kurzajek jest również stan układu odpornościowego organizmu. Osoby o silnym systemie immunologicznym są w stanie skuteczniej zwalczać wirusa, często eliminując go zanim zdąży wywołać widoczne zmiany skórne. Natomiast u osób z osłabioną odpornością, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych, stresu, niedoborów żywieniowych czy po prostu w okresach obniżonej odporności, wirus ma większą szansę na namnożenie się i wywołanie brodawek.
Warto podkreślić, że kurzajki są zmianami zakaźnymi, co oznacza, że można je przenieść z jednej części ciała na drugą. Drapanie lub skubanie istniejącej kurzajki może prowadzić do przeniesienia wirusa na inne obszady skóry, wywołując nowe zmiany. Dlatego też, unikanie dotykania brodawek i dbanie o higienę rąk jest bardzo ważne w procesie leczenia i zapobiegania rozprzestrzenianiu się infekcji.
Czynniki ryzyka sprzyjające rozwojowi kurzajek
Jednym z kluczowych czynników jest ogólny stan odporności organizmu. Osoby z obniżoną odpornością, niezależnie od przyczyny – czy to choroby autoimmunologiczne, przyjmowanie leków immunosupresyjnych po przeszczepach, długotrwały stres, niedobory witamin (szczególnie witaminy C i A) lub minerałów (cynk, selen), czy też po prostu wiek (bardzo młode dzieci i osoby starsze mają często słabszą odporność) – są bardziej podatne na infekcje wirusowe, w tym na wirusa HPV. Wirus może wówczas łatwiej namnażać się w komórkach naskórka, prowadząc do powstawania brodawek.
Kolejnym ważnym aspektem jest stan skóry. Nawet drobne uszkodzenia naskórka, takie jak skaleczenia, otarcia, pęknięcia skóry czy maceracja (nadmierne rozmiękanie skóry pod wpływem wilgoci), mogą stanowić „wrota” dla wirusa HPV. Dlatego też osoby pracujące w wilgotnym środowisku, często mające kontakt z wodą (np. osoby pracujące w gastronomii, lekarze, pielęgniarki, osoby zajmujące się sprzątaniem), a także osoby z problemami skórnymi jak atopowe zapalenie skóry, są bardziej narażone na infekcję. Skóra staje się wtedy bardziej przepuszczalna dla wirusa.
Miejsca, w których często dochodzi do kontaktu z potencjalnymi źródłami zakażenia, również odgrywają znaczącą rolę. Jak wspomniano wcześniej, wilgotne i ciepłe środowiska, takie jak baseny, sauny, salony kosmetyczne (zwłaszcza przy korzystaniu ze wspólnych narzędzi do pielęgnacji), siłownie, czy miejsca publiczne o niskim standardzie higieny, sprzyjają przetrwaniu i rozprzestrzenianiu się wirusa HPV. Noszenie nieoddychającego obuwia, szczególnie w ciepłe dni, może prowadzić do nadmiernej potliwości stóp i maceracji skóry, co zwiększa ryzyko pojawienia się kurzajek na stopach (tzw. brodawki stóp).
Wreszcie, nie można zapominać o czynniku kontaktu. Im częstszy i dłuższy kontakt z wirusem, tym większe prawdopodobieństwo zakażenia. Dotyczy to zarówno kontaktu z osobą chorą, jak i z przedmiotami czy powierzchniami, które mogły zostać zanieczyszczone. Sam fakt posiadania kurzajki na ciele również zwiększa ryzyko autoinokulacji, czyli przeniesienia wirusa na inne części własnego ciała, na przykład podczas drapania lub dotykania zmian.
Rodzaje kurzajek i ich specyficzne lokalizacje na ciele
Kurzajki, mimo iż wywoływane przez ten sam wirus HPV, mogą przybierać różne formy i lokalizować się w odmiennych miejscach na ciele, co często wpływa na ich wygląd, objawy i sposób leczenia. Zrozumienie różnorodności kurzajek pozwala na dokładniejszą diagnozę i dobór odpowiedniej strategii terapeutycznej. Każdy typ brodawki ma swoje charakterystyczne cechy, które odróżniają go od pozostałych.
Najczęściej spotykanym rodzajem są brodawki zwykłe (verruca vulgaris). Zwykle pojawiają się na dłoniach, palcach, łokciach i kolanach. Mają szorstką, nierówną powierzchnię, często przypominają kalafior i mogą być pojedyncze lub występować w grupach. Czasami można zauważyć w nich drobne, czarne punkciki, które są zatrzymanymi naczyniami krwionośnymi.
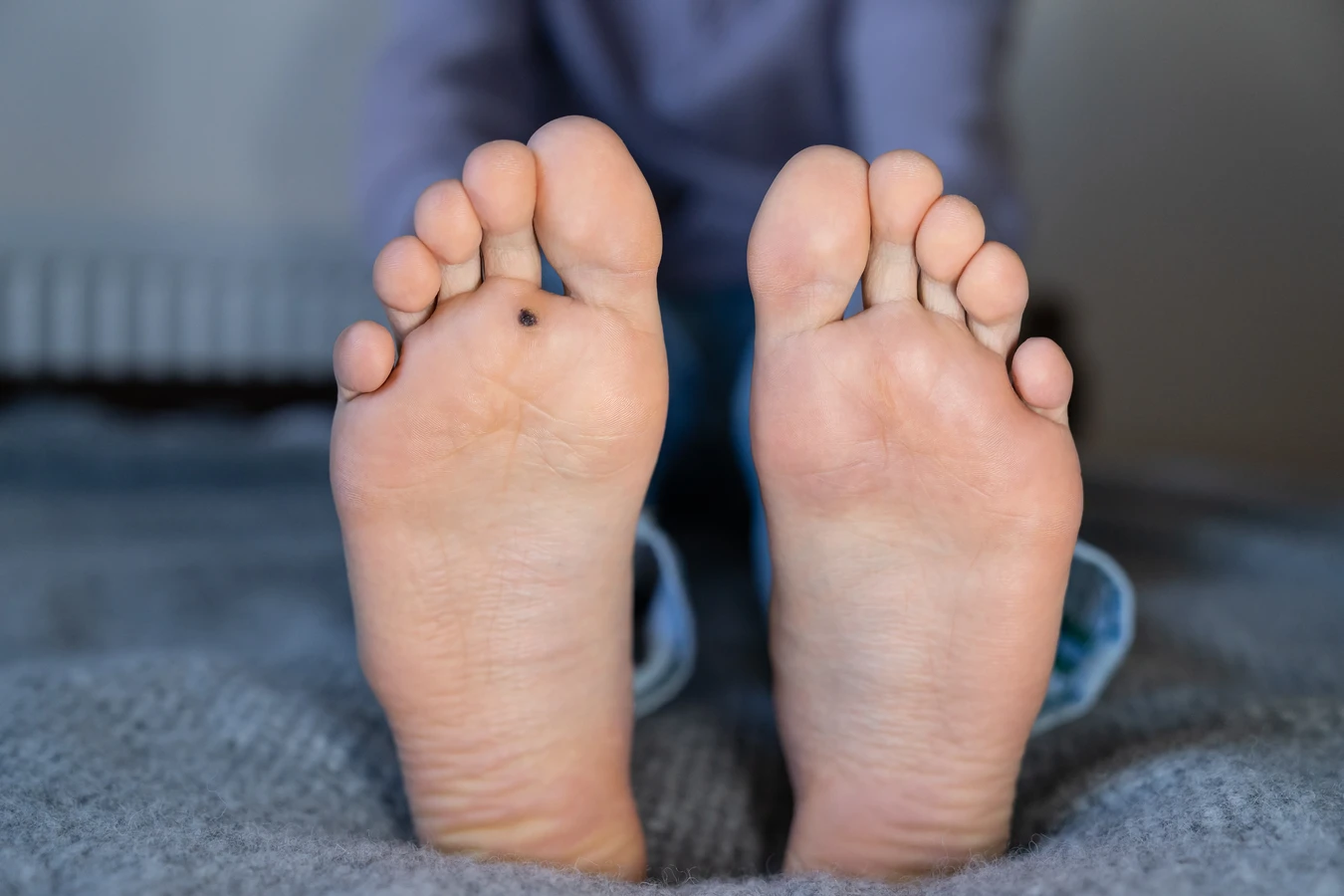
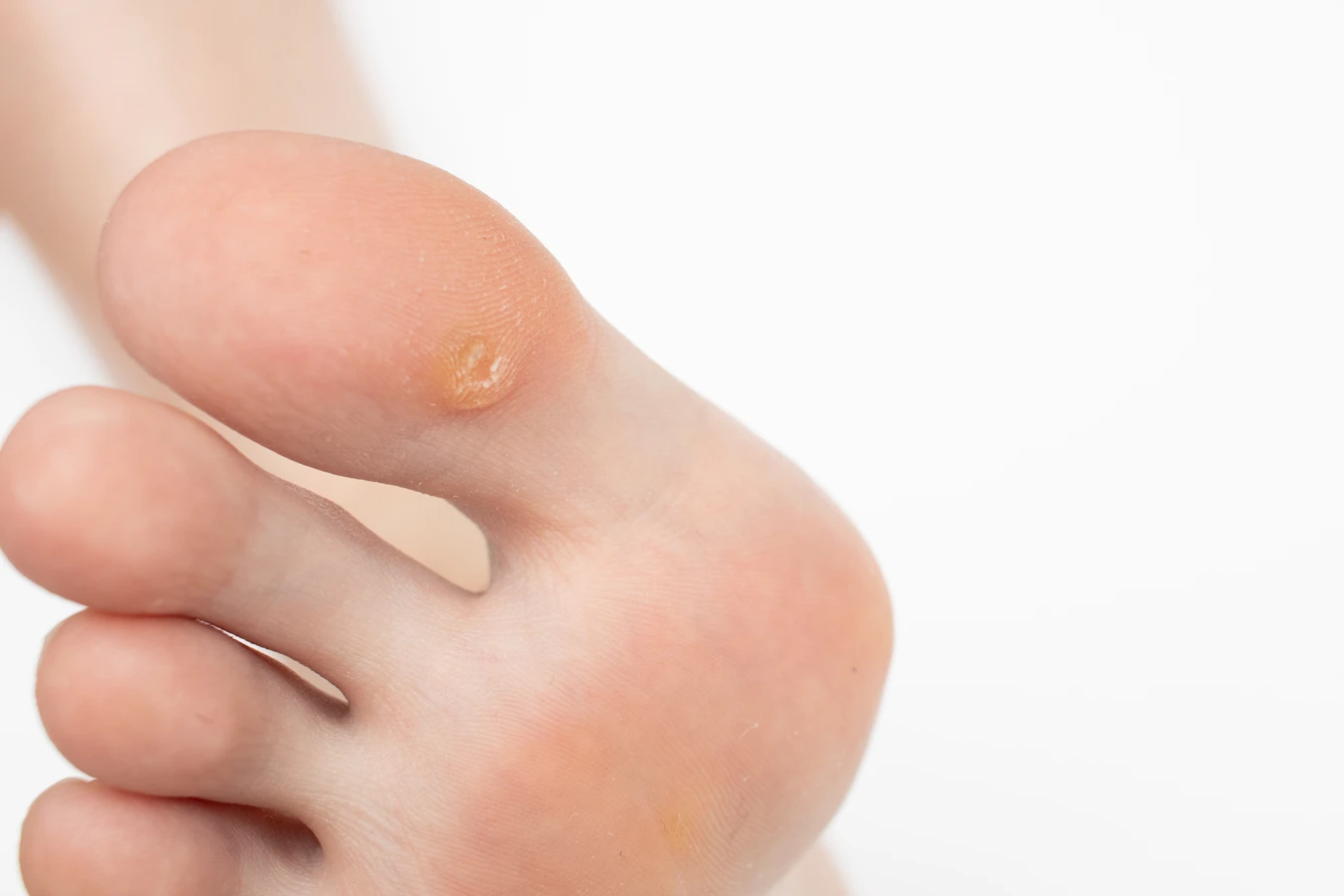
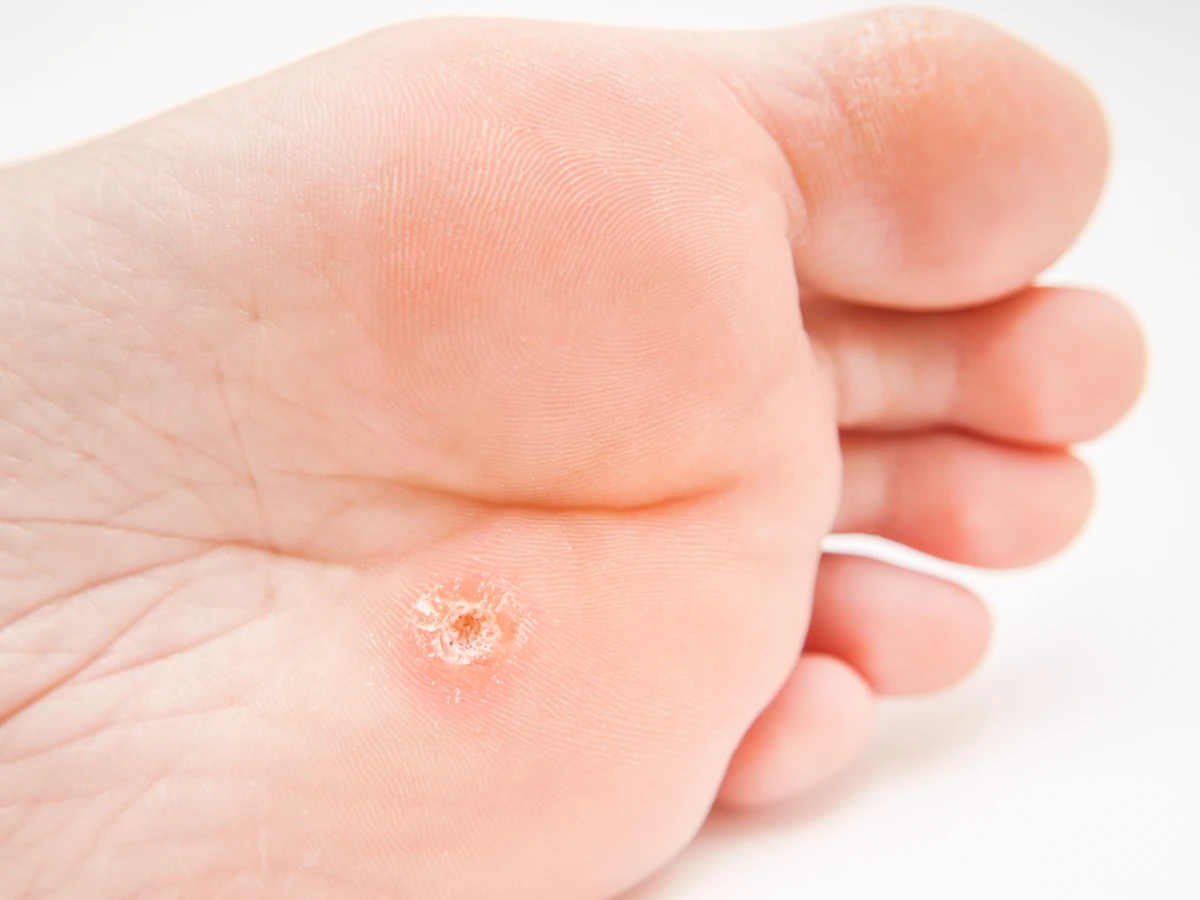
Brodawki stóp (verruca plantaris) to kolejny częsty typ, lokalizujący się na podeszwach stóp. Ze względu na nacisk podczas chodzenia, często rosną do wewnątrz, sprawiając ból i utrudniając chodzenie. Mogą mieć charakterystyczne, czarne punkty w centrum i bywają mylone z odciskami. Często tworzą się w grupach, tworząc tzw. mozaikowe brodawki stóp.
Brodawki płaskie (verruca plana) mają bardziej gładką, płaską powierzchnię i są zazwyczaj mniejsze od brodawek zwykłych. Mogą występować na twarzy, szyi, dłoniach i przedramionach. Ich kolor jest zazwyczaj zbliżony do koloru skóry, co czyni je mniej widocznymi, ale mogą być liczne i trudne do zwalczenia, zwłaszcza jeśli występują na twarzy.
Brodawki nitkowate (verruca filiformis) charakteryzują się wydłużonym, nitkowatym kształtem. Najczęściej pojawiają się w okolicach ust, nosa, na powiekach i szyi. Mogą być pojedyncze i łatwo je usunąć, jednak ich lokalizacja w miejscach wrażliwych wymaga ostrożności.
Brodawki mozaikowe to z kolei skupiska wielu małych brodawek, które tworzą większą, trudną do leczenia zmianę. Często występują na dłoniach i stopach, gdzie skóra jest grubsza i bardziej podatna na infekcje wirusowe.
Na koniec warto wspomnieć o brodawkach płciowych, czyli kłykcinach kończystych, wywoływanych przez inne typy wirusa HPV niż brodawki skórne. Pojawiają się one w okolicy narządów płciowych i odbytu i są chorobą przenoszoną drogą płciową, wymagającą specjalistycznego leczenia dermatologicznego i ginekologicznego.
Jak dochodzi do zakażenia wirusem HPV powodującym kurzajki
Proces zakażenia wirusem HPV, który prowadzi do powstania kurzajek, jest złożony i zależy od wielu czynników. Kluczowe jest zrozumienie, w jaki sposób wirus dostaje się do organizmu i jakinizuje komórki naskórka, aby móc skutecznie zapobiegać infekcji. Wirus brodawczaka ludzkiego jest wszechobecny w środowisku, co sprawia, że kontakt z nim jest niemal nieunikniony w ciągu życia.
Podstawową drogą przenoszenia wirusa jest bezpośredni kontakt ze skórą osoby zakażonej. Wirus znajduje się na powierzchni skóry i w obrębie samej brodawki. Dotknięcie kurzajki, a następnie dotknięcie własnej skóry, może prowadzić do przeniesienia wirusa. Szczególnie łatwo dochodzi do zakażenia w miejscach, gdzie skóra jest uszkodzona, na przykład przez drobne skaleczenia, otarcia, pęknięcia czy macerację. Wirus wnika wówczas w głąb naskórka i zaczyna się namnażać.
Istotną rolę odgrywa również zakażenie pośrednie. Wirus HPV może przetrwać na różnych powierzchniach przez pewien czas. Dlatego też, korzystanie ze wspólnych przedmiotów, takich jak ręczniki, obuwie, deski do krojenia, czy nawet powierzchnie w miejscach publicznych, takich jak uchwyty w transporcie miejskim, przyciski w windzie czy podłoga w łazience, może stanowić źródło infekcji. Miejsca wilgotne i ciepłe, jak wspomniane baseny, sauny, czy przebieralnie, są idealnym środowiskiem dla wirusa, gdzie ryzyko zakażenia jest szczególnie wysokie.
Okres inkubacji, czyli czas od momentu zakażenia do pojawienia się widocznych objawów w postaci kurzajki, może być bardzo różny. Zazwyczaj trwa od kilku tygodni do kilku miesięcy, a w niektórych przypadkach nawet dłużej. W tym czasie wirus powoli namnaża się w komórkach naskórka, nie dając jeszcze żadnych symptomów. To sprawia, że osoby zakażone mogą nieświadomie przenosić wirusa na innych.
Należy pamiętać, że nie każdy kontakt z wirusem HPV kończy się powstaniem kurzajki. Nasz układ odpornościowy odgrywa kluczową rolę w walce z infekcją. U większości osób układ immunologiczny jest w stanie wykryć i zwalczyć wirusa, zanim ten zdąży wywołać jakiekolwiek objawy. Jednakże, u osób z osłabioną odpornością, na przykład z powodu stresu, chorób, nieodpowiedniej diety czy przyjmowania niektórych leków, wirus może łatwiej zaatakować i doprowadzić do rozwoju brodawek. Dlatego też, dbanie o ogólne zdrowie i silny układ odpornościowy jest najlepszą profilaktyką przeciwko kurzajkom.
Profilaktyka i zapobieganie powstawaniu kurzajek na skórze
Zapobieganie powstawaniu kurzajek jest znacznie łatwiejsze i mniej uciążliwe niż ich późniejsze leczenie. Kluczem do skutecznej profilaktyki jest unikanie kontaktu z wirusem HPV oraz wzmacnianie naturalnych barier ochronnych skóry i organizmu. Wdrożenie kilku prostych nawyków może znacząco zredukować ryzyko infekcji i rozwinięcia się nieestetycznych zmian skórnych.
Podstawowym elementem profilaktyki jest dbanie o higienę osobistą, zwłaszcza w miejscach publicznych. Należy unikać chodzenia boso w miejscach narażonych na obecność wirusa, takich jak baseny, sauny, siłownie, czy wspólne prysznice. W takich miejscach zawsze warto nosić klapki lub inne obuwie ochronne. Po powrocie do domu lub po skorzystaniu z takich obiektów, dokładne umycie rąk i stóp jest zalecane.
Ważne jest również unikanie dzielenia się osobistymi przedmiotami, takimi jak ręczniki, skarpetki, obuwie czy narzędzia do pielęgnacji dłoni i stóp. Jeśli w domu lub w najbliższym otoczeniu znajduje się osoba z kurzajkami, należy zachować szczególną ostrożność, aby nie doszło do przeniesienia wirusa. W przypadku korzystania ze wspólnych kosmetyków, warto upewnić się, że są one używane w sposób higieniczny.
Kolejnym ważnym aspektem jest ochrona skóry przed uszkodzeniami. Należy unikać skaleczeń, otarć i pęknięć skóry, zwłaszcza na dłoniach i stopach. Stosowanie kremów nawilżających może pomóc w utrzymaniu skóry w dobrej kondycji i zapobieganiu jej wysuszeniu i pękaniu. W przypadku drobnych ran, należy je szybko i starannie zdezynfekować.
Wzmocnienie układu odpornościowego jest fundamentalne dla ochrony przed infekcjami wirusowymi. Zdrowa, zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu i unikanie przewlekłego stresu to kluczowe elementy budowania silnej odporności. W okresach zwiększonego ryzyka infekcji, można rozważyć suplementację witamin (np. witaminy C, D) i minerałów wspierających układ immunologiczny, po konsultacji z lekarzem lub farmaceutą.
Dodatkowo, w przypadku osób szczególnie narażonych na infekcje wirusem HPV lub jeśli w rodzinie występowały przypadki kurzajek, warto rozważyć szczepienia przeciwko HPV. Choć szczepionki te są głównie ukierunkowane na zapobieganie nowotworom narządów płciowych, mogą one również chronić przed niektórymi typami wirusa powodującymi brodawki skórne. Należy jednak pamiętać, że szczepienie nie chroni przed wszystkimi typami wirusa HPV.
Kiedy należy udać się do lekarza w sprawie kurzajek
Chociaż większość kurzajek jest niegroźna i można je próbować leczyć domowymi sposobami, istnieją sytuacje, w których konsultacja lekarska jest nie tylko wskazana, ale wręcz konieczna. Wczesne rozpoznanie, właściwa diagnoza i profesjonalne podejście do leczenia mogą zapobiec powikłaniom, rozprzestrzenianiu się infekcji i niepotrzebnemu cierpieniu. Zrozumienie, od czego są kurzajki i kiedy wymagają one interwencji medycznej, jest kluczowe dla zdrowia.
Pierwszym sygnałem do wizyty u lekarza powinna być wątpliwość co do charakteru zmiany skórnej. Jeśli nie jesteś pewien, czy dana zmiana to rzeczywiście kurzajka, czy może inny, potencjalnie groźniejszy problem dermatologiczny (np. znamie, rak skóry), konieczna jest konsultacja z dermatologiem. Lekarz po dokładnym obejrzeniu zmiany, a w razie potrzeby po wykonaniu dodatkowych badań, postawi właściwą diagnozę.
Szczególnie niepokojące mogą być brodawki, które szybko rosną, zmieniają kolor, krwawią, swędzą lub powodują silny ból. Takie objawy mogą świadczyć o powikłaniach lub o innej, bardziej agresywnej zmianie skórnej. Nie należy ich lekceważyć i niezwłocznie skonsultować się ze specjalistą.
Należy również zgłosić się do lekarza, jeśli kurzajki pojawiają się w miejscach wrażliwych lub trudnodostępnych, takich jak twarz, okolice narządów płciowych, czy okolice oczu. Samodzielne próby ich usuwania w tych rejonach mogą prowadzić do poważnych komplikacji, takich jak blizny, infekcje czy uszkodzenie wzroku. Profesjonalne metody leczenia są w takich przypadkach bezpieczniejsze i skuteczniejsze.
Osoby z obniżoną odpornością, na przykład po przeszczepach narządów, osoby chore na AIDS, czy pacjenci przyjmujący leki immunosupresyjne, powinny zawsze konsultować się z lekarzem w przypadku pojawienia się kurzajek. Ich organizm może mieć trudności z samodzielnym zwalczeniem infekcji, a brodawki mogą być bardziej rozległe i oporne na leczenie.
Wreszcie, jeśli domowe metody leczenia kurzajek nie przynoszą rezultatów po kilku tygodniach stosowania lub jeśli problem nawraca pomimo podjętych działań, warto zasięgnąć porady lekarza. Specjalista dysponuje szerszym wachlarzem metod terapeutycznych, od terapii kriogenicznych, przez elektrokoagulację, po leczenie laserowe czy farmakologiczne, które mogą być skuteczniejsze w trudnych przypadkach. Lekarz pomoże dobrać najodpowiedniejszą metodę leczenia, która będzie zarówno skuteczna, jak i bezpieczna.
Metody leczenia kurzajek dostępne w gabinecie lekarskim
Gdy domowe sposoby radzenia sobie z kurzajkami okazują się nieskuteczne, lub gdy zmiany są oporne na leczenie, warto zwrócić się o pomoc do specjalisty. Gabinety lekarskie oferują szeroki wachlarz profesjonalnych metod terapeutycznych, które są często bardziej skuteczne i szybsze niż metody dostępne bez recepty. Zrozumienie dostępnych opcji pozwala na świadomy wybór najlepszej dla siebie terapii.
Jedną z najczęściej stosowanych metod jest krioterapia, czyli zamrażanie kurzajek przy użyciu ciekłego azotu. Zabieg ten polega na aplikacji bardzo niskiej temperatury bezpośrednio na brodawkę, co prowadzi do zniszczenia zainfekowanych komórek. Procedura jest zazwyczaj krótka, ale może być bolesna i wymagać kilku powtórzeń w odstępach kilku tygodni, aby całkowicie usunąć kurzajkę. Po zabiegu może pojawić się pęcherz, a następnie strupek, który odpada po pewnym czasie.
Elektrokoagulacja to kolejna skuteczna metoda usuwania kurzajek, która polega na wypalaniu brodawki prądem elektrycznym o wysokiej częstotliwości. Zabieg ten zamyka naczynia krwionośne, zapobiegając krwawieniu i niszcząc tkankę kurzajki. Elektrokoagulacja jest zazwyczaj wykonywana w znieczuleniu miejscowym, co minimalizuje dyskomfort pacjenta. Po zabiegu miejsce po kurzajce goi się przez kilka tygodni.
Terapia laserowa to nowoczesna i precyzyjna metoda usuwania kurzajek, wykorzystująca promień lasera do odparowania tkanki brodawki. Laser pozwala na dokładne usunięcie zmiany, minimalizując ryzyko uszkodzenia otaczającej zdrowej skóry. Jest to metoda często stosowana w przypadkach trudnych do usunięcia brodawek lub gdy występują one w miejscach wrażliwych. Zabieg zazwyczaj wykonuje się w znieczuleniu miejscowym.
W niektórych przypadkach lekarz może zdecydować o chirurgicznym wycięciu kurzajki. Jest to metoda stosowana zazwyczaj w przypadku dużych, głęboko osadzonych lub opornych na inne formy leczenia brodawek. Zabieg przeprowadzany jest w znieczuleniu miejscowym, a po usunięciu kurzajki rana jest zaszywana. Metoda ta daje pewność całkowitego usunięcia zmiany, jednak pozostawia bliznę.
Lekarz może również przepisać preparaty farmakologiczne o silniejszym działaniu niż te dostępne bez recepty, np. zawierające wyższe stężenie kwasu salicylowego, kwasu mlekowego czy podofiliny. W niektórych przypadkach stosuje się także leczenie immunologiczne, które ma na celu pobudzenie własnego układu odpornościowego do walki z wirusem HPV. Wybór metody leczenia zależy od rodzaju, lokalizacji i wielkości kurzajki, a także od indywidualnych cech pacjenta.
Kiedy rozważyć specjalistyczne leczenie farmakologiczne kurzajek
Choć wiele kurzajek można skutecznie leczyć metodami domowymi lub zabiegami dostępnymi w gabinecie lekarskim, istnieją sytuacje, w których specyficzne leczenie farmakologiczne staje się kluczowe. Terapia farmakologiczna może być zalecana, gdy inne metody zawodzą, gdy kurzajki są liczne, oporne na leczenie, lub gdy pacjent należy do grupy ryzyka. Właściwie dobrana farmakoterapia może być bardzo efektywna.
Jednym z głównych wskazań do zastosowania leczenia farmakologicznego jest oporność kurzajek na powszechnie dostępne środki dostępne bez recepty. Preparaty z kwasem salicylowym lub mocznikiem, choć skuteczne w wielu przypadkach, nie zawsze radzą sobie z uporczywymi brodawkami. Lekarz może przepisać preparaty o wyższym stężeniu tych substancji lub zastosować inne, silniejsze środki keratolityczne, które pomogą rozpuścić zrogowaciałą tkankę kurzajki.
W przypadkach licznych i rozległych kurzajek, szczególnie na dłoniach i stopach, lekarz może zalecić doustne leczenie farmakologiczne. Do tej grupy należą między innymi leki zawierające substancje o działaniu przeciwwirusowym lub modulującym odpowiedź immunologiczną organizmu. Chociaż takie terapie wymagają regularnego przyjmowania leków przez dłuższy czas i mogą wiązać się z potencjalnymi skutkami ubocznymi, są często skuteczne w przypadkach rozległych infekcji.
Szczególną uwagę należy zwrócić na pacjentów z obniżoną odpornością. Osoby po przeszczepach narządów, zakażone wirusem HIV, lub przyjmujące leki immunosupresyjne, mogą mieć trudności z samodzielnym zwalczeniem wirusa HPV. W takich przypadkach kurzajki mogą być bardziej rozległe, agresywne i trudniejsze do leczenia. Lekarz może wdrożyć specjalistyczne terapie farmakologiczne, które wspomogą układ odpornościowy w walce z infekcją lub bezpośrednio zaatakują wirusa.
Leczenie farmakologiczne może być również zalecane w przypadku kurzajek zlokalizowanych w miejscach, gdzie inne metody są trudne do zastosowania lub niosą ze sobą większe ryzyko powikłań. Chociaż metody fizyczne, takie jak laser czy kriochirurgia, są często preferowane, w niektórych sytuacjach (np. kurzajki na twarzy, błony śluzowe) odpowiednio dobrane preparaty miejscowe mogą być bezpieczniejszym rozwiązaniem. Lekarz, biorąc pod uwagę lokalizację zmiany i wrażliwość skóry, dobierze odpowiedni preparat i schemat leczenia.
Warto pamiętać, że nawet po skutecznym leczeniu farmakologicznym, istnieje ryzyko nawrotu kurzajek, ponieważ wirus HPV może pozostawać w organizmie w stanie uśpienia. Dlatego też, lekarz może zalecić dalsze obserwacje lub profilaktyczne stosowanie niektórych preparatów, zwłaszcza jeśli pacjent należy do grupy podwyższonego ryzyka.