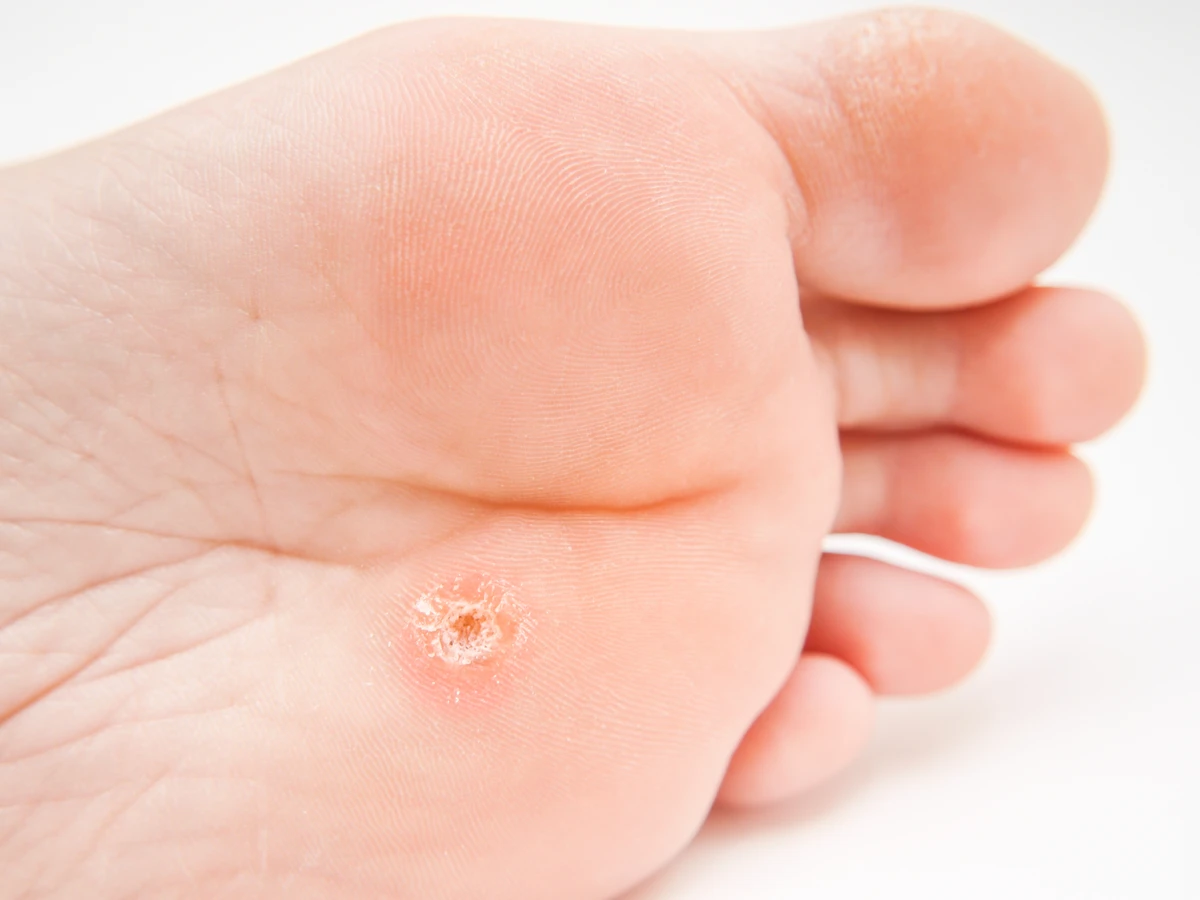
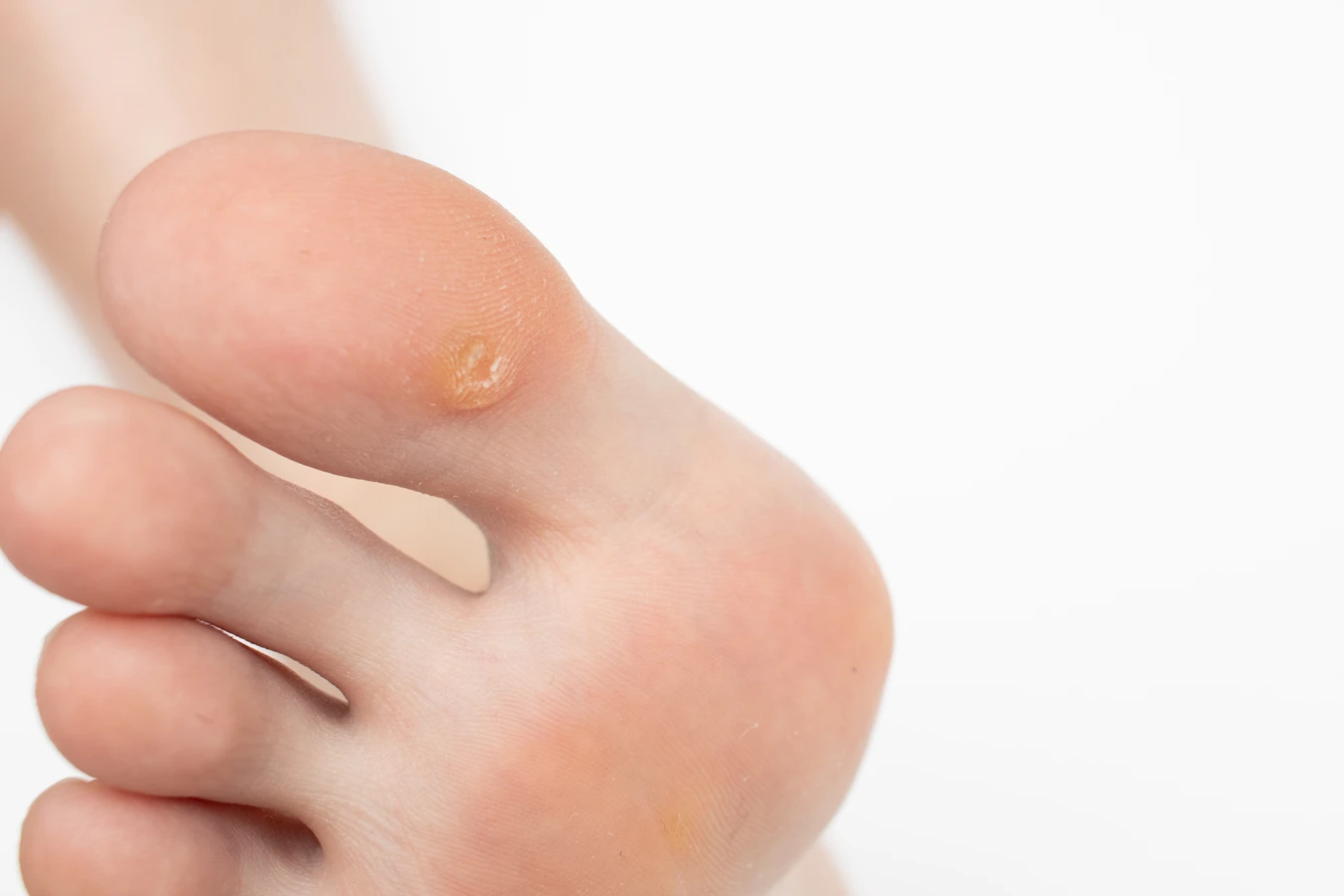
Kurzajki, znane również jako brodawki, to powszechne zmiany skórne wywoływane przez infekcję wirusową. Zazwyczaj niegroźne, mogą jednak stanowić defekt estetyczny i bywać uciążliwe. Kluczowe jest zrozumienie, od czego robią się kurzajki, aby skutecznie zapobiegać ich powstawaniu i prawidłowo reagować w przypadku pojawienia się na skórze. Głównym winowajcą jest wirus brodawczaka ludzkiego, czyli HPV (Human Papillomavirus). Istnieje ponad sto jego typów, a każdy z nich może prowadzić do rozwoju specyficznych rodzajów kurzajek w różnych lokalizacjach na ciele. Wirus ten przenosi się drogą kontaktu bezpośredniego między osobami lub poprzez zanieczyszczone powierzchnie. Skóra, zwłaszcza ta z uszkodzeniami, zadrapaniami czy otarciami, staje się bardziej podatna na wniknięcie wirusa. Okres inkubacji, czyli czas od zakażenia do pojawienia się widocznych zmian, może być różny, od kilku tygodni do nawet kilku miesięcy. Rozpoznanie kurzajki opiera się na obserwacji jej charakterystycznego wyglądu. Zazwyczaj są to niewielkie, twarde narośla o nierównej, chropowatej powierzchni. Mogą mieć kolor zbliżony do naturalnego odcienia skóry, być lekko brązowe lub szare. W niektórych przypadkach widoczne są drobne, czarne punkciki, które są zatrzymanymi naczyniami krwionośnymi. Lokalizacja kurzajek jest bardzo zróżnicowana – najczęściej pojawiają się na dłoniach, palcach, stopach, ale także na twarzy, łokciach czy kolanach. Ważne jest odróżnienie kurzajek od innych zmian skórnych, takich jak znamiona, brodawki łojotokowe czy niektóre zmiany nowotworowe, dlatego w przypadku wątpliwości zawsze warto skonsultować się z lekarzem dermatologiem.
Główne przyczyny powstawania kurzajek u ludzi
Zrozumienie, od czego robią się kurzajki, wymaga zagłębienia się w mechanizm działania wirusa brodawczaka ludzkiego. Wirus ten jest niezwykle powszechny i większość osób w pewnym momencie swojego życia miała z nim kontakt. Kluczowym czynnikiem jest jednak nie tyle samo zakażenie, co odpowiedź układu odpornościowego organizmu. Osoby z osłabioną odpornością, na przykład po przebytych chorobach, w trakcie leczenia immunosupresyjnego, czy osoby starsze, są bardziej podatne na rozwój brodawek. Wirus wnika do komórek naskórka, gdzie namnaża się i powoduje ich nieprawidłowy wzrost, co manifestuje się jako widoczna kurzajka. Transmisja wirusa następuje najczęściej przez bezpośredni kontakt skórny z zakażoną osobą. Możliwe jest również zakażenie pośrednie, na przykład przez wspólne korzystanie z ręczników, obuwia, czy dotykanie przedmiotów, na których wirus mógł przynieść długo utrzymywać się w środowisku. Miejsca publiczne o dużej wilgotności, takie jak baseny, siłownie, czy szatnie, stanowią idealne środowisko dla wirusa, dlatego tam ryzyko zakażenia jest podwyższone. Szczególnie narażone są dzieci, których układ odpornościowy wciąż się rozwija, a także osoby aktywne fizycznie, które często korzystają z takich miejsc. Warto podkreślić, że kurzajki są zaraźliwe, co oznacza, że mogą przenosić się z jednej części ciała na drugą, a także na inne osoby. Samouszkodzenie kurzajki, na przykład poprzez jej drapanie czy obgryzanie, może prowadzić do rozsiewu wirusa i powstawania nowych zmian. Ważne jest unikanie takich praktyk i dbanie o higienę osobistą.
Wpływ wirusa brodawczaka ludzkiego na powstawanie kurzajek
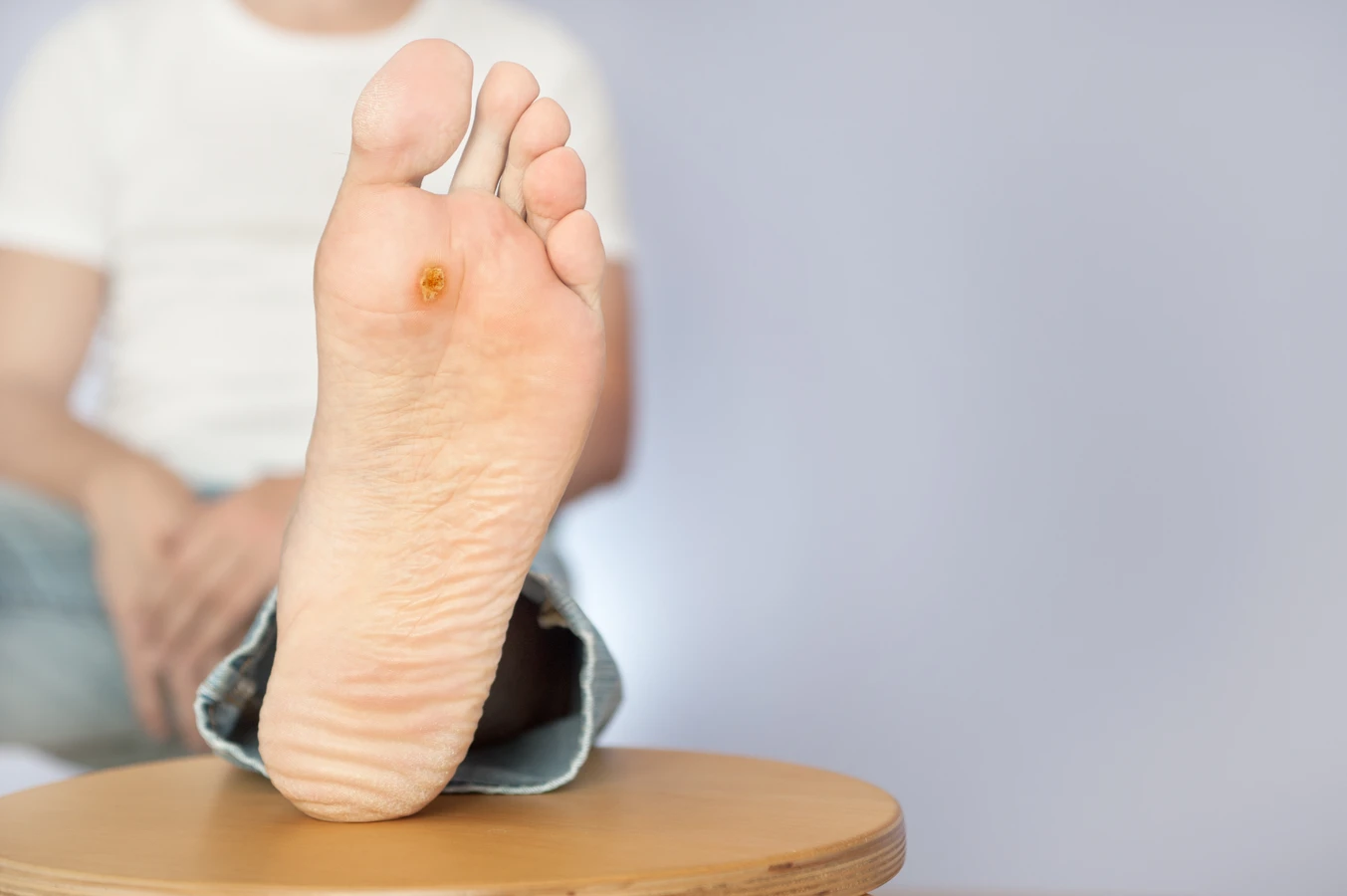
Czynniki sprzyjające rozwojowi kurzajek na skórze
Aby w pełni odpowiedzieć na pytanie, od czego robią się kurzajki, należy przyjrzeć się czynnikom środowiskowym i behawioralnym, które zwiększają ryzyko infekcji. Wilgotne i ciepłe środowisko sprzyja namnażaniu się wirusa HPV. Dlatego miejsca takie jak baseny, sauny, łaźnie, siłownie, czy szatnie, są potencjalnymi źródłami zakażenia. Wirus może przetrwać na mokrych powierzchniach, takich jak podłogi czy śliskie nawierzchnie. Noszenie odkrytego obuwia w takich miejscach, a także chodzenie boso, znacząco zwiększa ryzyko kontaktu z wirusem. Z kolei uszkodzona skóra stanowi otwartą bramę dla patogenu. Drobne skaleczenia, otarcia, pęknięcia naskórka, szczególnie na stopach (np. w wyniku noszenia niewygodnego obuwia), ułatwiają wirusowi wniknięcie do organizmu. Długotrwałe moczenie skóry, na przykład podczas długich kąpieli lub w przypadku nadpotliwości, może osłabiać barierę ochronną naskórka, czyniąc go bardziej podatnym na infekcje. Osoby pracujące w wilgotnym środowisku lub mające częsty kontakt z wodą, również są bardziej narażone. Warto również zwrócić uwagę na higienę osobistą. Unikanie dzielenia się przedmiotami osobistego użytku, takimi jak ręczniki, bielizna czy obuwie, jest kluczowe w profilaktyce. Z drugiej strony, nadmierna higiena, która może prowadzić do przesuszenia skóry i jej uszkodzenia, również może paradoksalnie zwiększać podatność na infekcje. W przypadku dzieci, częstym sposobem przenoszenia wirusa jest zabawa w piaskownicach czy na placach zabaw, gdzie mogą znajdować się pozostałości wirusa. Dotykanie zainfekowanych powierzchni, a następnie pocieranie oczu, nosa czy ust, może prowadzić do pojawienia się kurzajek w tych miejscach.
Profilaktyka i sposoby zapobiegania powstawaniu kurzajek
Znając odpowiedź na pytanie, od czego robią się kurzajki, możemy skuteczniej zapobiegać ich powstawaniu. Podstawą profilaktyki jest unikanie kontaktu z wirusem HPV. Kluczowe jest przestrzeganie zasad higieny osobistej, zwłaszcza w miejscach publicznych. Warto stosować się do następujących zaleceń:
- W miejscach publicznych o podwyższonym ryzyku, takich jak baseny, siłownie, czy szatnie, zawsze noś ze sobą klapki lub inne obuwie ochronne.
- Unikaj chodzenia boso w wilgotnych, publicznych pomieszczeniach.
- Po skorzystaniu z miejsc publicznych dokładnie umyj ręce i stopy.
- Nie dziel się ręcznikami, golarkami, pilnikami do paznokci ani innymi przedmiotami osobistego użytku.
- Dbaj o dobrą kondycję skóry, nawilżając ją i unikając jej nadmiernego wysuszenia lub uszkodzenia.
- W przypadku skaleczenia lub otarcia skóry, natychmiast je oczyść i zabezpiecz jałowym opatrunkiem.
- Unikaj drapania, obgryzania lub usuwania kurzajek samodzielnie, ponieważ może to prowadzić do rozsiewu wirusa.
- Wzmocnij swój układ odpornościowy poprzez zdrową dietę, odpowiednią ilość snu i regularną aktywność fizyczną.
W przypadku dzieci, warto edukować je na temat higieny i sposobów unikania zakażeń. Istnieją również szczepionki przeciwko niektórym typom wirusa HPV, które mogą chronić przed rozwojem niektórych rodzajów brodawek, w tym kłykcin kończystych. Choć szczepienia te są głównie ukierunkowane na profilaktykę nowotworów wywoływanych przez HPV, mogą również wykazywać pewien efekt ochronny w kontekście innych zmian skórnych wywoływanych przez wirusa. Pamiętaj, że nawet przy zachowaniu wszelkich środków ostrożności, zakażenie wirusem HPV jest bardzo powszechne i nie zawsze można mu zapobiec. Ważne jest jednak świadome podejście do profilaktyki, które minimalizuje ryzyko.
Różne rodzaje kurzajek i ich charakterystyczne cechy
Choć podstawowe pytanie brzmi, od czego robią się kurzajki, warto również poznać różnorodność tych zmian. Wirus brodawczaka ludzkiego jest odpowiedzialny za wiele rodzajów brodawek, które różnią się wyglądem, lokalizacją i często typem wirusa, który je wywołuje. Najczęściej spotykane są:
- Brodawki zwykłe (verrucae vulgaris): Są to najczęstsze kurzajki, zazwyczaj występujące na dłoniach, palcach i paznokciach. Mają szorstką, grudkowatą powierzchnię i często przybierają kolor skóry lub są lekko brązowe. Mogą być pojedyncze lub tworzyć skupiska. Charakterystyczne czarne punkciki widoczne na powierzchni to zatkane naczynia krwionośne.
- Brodawki podeszwowe (verrucae plantaris): Występują na podeszwach stóp. Ze względu na ucisk podczas chodzenia, często są spłaszczone i mogą być bolesne. Ich powierzchnia jest zazwyczaj bardziej zrogowaciała, a czarne punkciki są wyraźnie widoczne.
- Brodawki płaskie (verrucae planae): Zwykle pojawiają się na twarzy, szyi, dłoniach i kolanach. Są mniejsze, płaskie i gładkie w dotyku. Mogą mieć kolor skóry lub być lekko żółtawe. Często występują w linii po zadrapaniu lub goleniu.
- Brodawki nitkowate (verrucae filiformes): Charakteryzują się podłużnym, nitkowatym kształtem. Najczęściej pojawiają się na twarzy, szyi, powiekach i w okolicach ust. Są często cieliste lub lekko brązowe.
- Brodawki mozaikowe: Są to skupiska małych brodawek, które tworzą większą, zbitą zmianę, najczęściej na stopach.
- Kłykciny kończyste (condylomata acuminata): Są to brodawki weneryczne, przenoszone drogą płciową. Występują w okolicy narządów płciowych i odbytu. Mają charakterystyczny wygląd kalafiora i wymagają leczenia przez lekarza specjalistę.
Rozpoznanie rodzaju kurzajki jest ważne dla wyboru odpowiedniej metody leczenia. Niektóre typy brodawek, zwłaszcza te na stopach, mogą być mylone z odciskami lub modzelami, dlatego w razie wątpliwości zawsze warto skonsultować się z lekarzem dermatologiem.
Kiedy warto udać się do lekarza w sprawie kurzajek
Chociaż większość kurzajek można próbować leczyć domowymi sposobami, istnieją sytuacje, w których konsultacja lekarska jest absolutnie wskazana. Kluczowe jest zrozumienie, że choć wiemy, od czego robią się kurzajki, nie wszystkie zmiany skórne są niegroźne. Jeśli podejrzewasz, że zmiana skórna nie jest kurzajką, a np. znamieniem, które szybko rośnie, zmienia kolor lub krwawi, należy natychmiast zgłosić się do lekarza. Brodawki, które są bardzo bolesne, szybko się rozprzestrzeniają, lub które znajdują się w miejscach trudnych do samodzielnego leczenia (np. na twarzy, w okolicy narządów płciowych), również wymagają profesjonalnej interwencji. Szczególną ostrożność powinny zachować osoby z obniżoną odpornością, diabetycy, osoby z problemami krążenia, kobiety w ciąży oraz osoby starsze. U tych pacjentów ryzyko powikłań po nieprawidłowym leczeniu lub rozwoju infekcji jest wyższe. Jeśli domowe metody leczenia nie przynoszą rezultatów po kilku tygodniach stosowania, lub jeśli kurzajka nawraca pomimo podjętych działań, warto zasięgnąć porady lekarza. Dermatolog będzie w stanie prawidłowo zdiagnozować zmianę i zaproponować najskuteczniejszą metodę leczenia, która może obejmować krioterapię (wymrażanie), elektrokoagulację (wypalanie), laseroterapię lub miejscowe aplikowanie specjalistycznych preparatów. Pamiętaj, że wczesna i prawidłowa diagnoza to klucz do skutecznego leczenia.