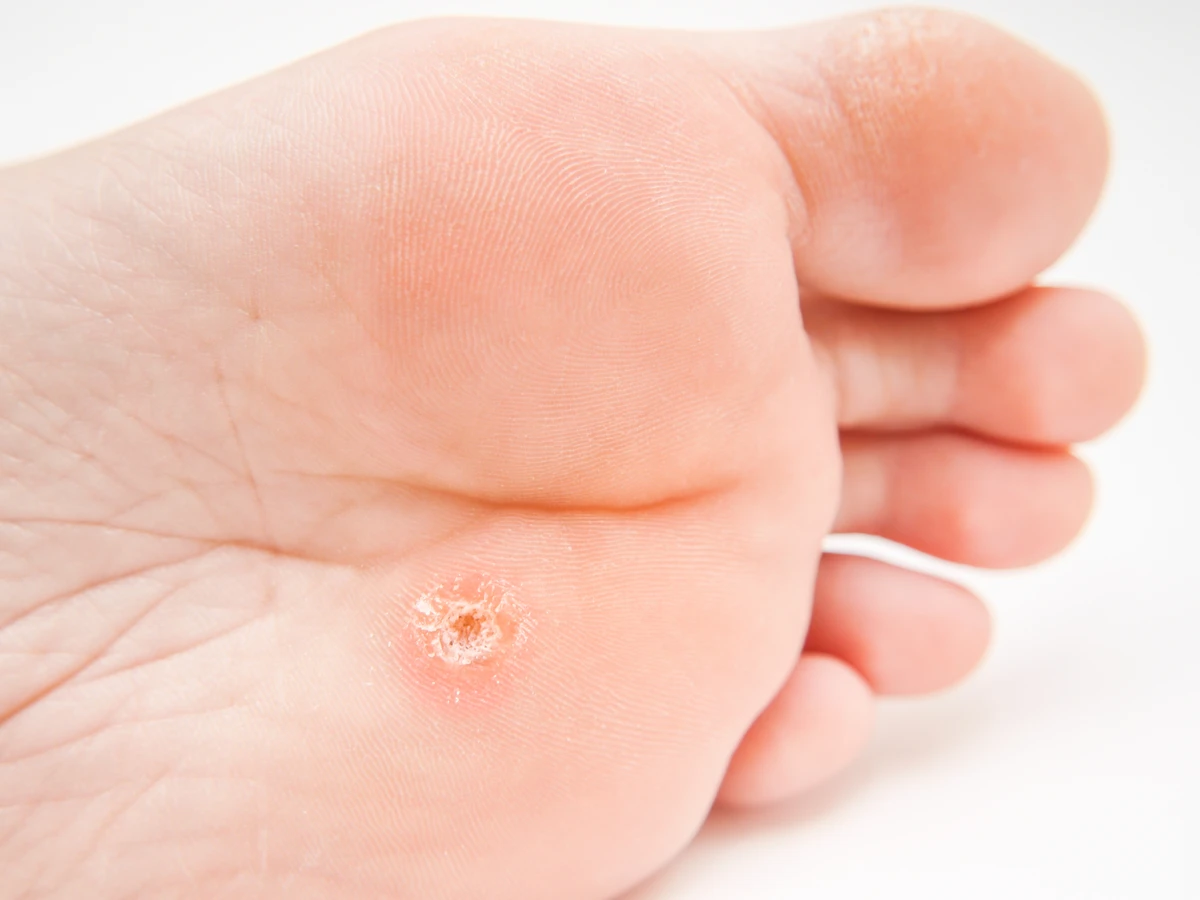
Kurzajki, znane również jako brodawki, to powszechne zmiany skórne wywoływane przez wirusy brodawczaka ludzkiego (HPV). Choć ich obecność może być frustrująca i czasem bolesna, zrozumienie przyczyn ich powstawania jest kluczowe w profilaktyce i skutecznym leczeniu. Wirus HPV jest bardzo rozpowszechniony, a kontakt z nim nie zawsze prowadzi do rozwoju kurzajek. Ważne jest, aby wiedzieć, że wirus ten łatwo przenosi się przez bezpośredni kontakt ze skórą osoby zakażonej lub przez kontakt z zanieczyszczonymi powierzchniami. Okres inkubacji może być zmienny, od kilku tygodni do nawet kilku miesięcy, co utrudnia jednoznaczne zidentyfikowanie źródła infekcji.
Środowiska ciepłe i wilgotne, takie jak baseny, sauny, szatnie czy siłownie, stanowią idealne warunki do rozwoju i rozprzestrzeniania się wirusa HPV. Dlatego osoby często korzystające z takich miejsc są bardziej narażone na zakażenie. Niewielkie skaleczenia, otarcia czy maceracja skóry (nadmierne rozmiękanie pod wpływem wilgoci) ułatwiają wirusom wnikanie w naskórek. Warto również pamiętać, że obniżona odporność organizmu, spowodowana stresem, chorobą, niedoborem snu czy niewłaściwą dietą, znacząco zwiększa ryzyko rozwoju kurzajek po ekspozycji na wirusa. Niektóre osoby mogą być bardziej predysponowane do rozwoju brodawek ze względu na indywidualne czynniki genetyczne lub stan skóry.
Zrozumienie mechanizmu przenoszenia wirusa i czynników sprzyjających infekcji pozwala na podjęcie odpowiednich kroków zapobiegawczych. Higiena osobista, unikanie dzielenia się przedmiotami osobistego użytku, a także dbanie o ogólną kondycję organizmu to podstawowe zasady, które mogą znacząco zredukować ryzyko pojawienia się kurzajek. W przypadku wystąpienia niepokojących zmian skórnych, konsultacja z lekarzem dermatologiem jest zawsze najlepszym rozwiązaniem, aby uzyskać trafną diagnozę i odpowiednie zalecenia dotyczące leczenia.
Dlaczego pojawia się kurzajka od czego warto zacząć diagnostykę
Gdy zauważymy na skórze niepokojącą zmianę, która może być kurzajką, warto zacząć od podstawowej diagnostyki, która pomoże ustalić przyczynę i wdrożyć odpowiednie postępowanie. Przede wszystkim należy dokładnie przyjrzeć się zmianie. Kurzajki zazwyczaj mają nierówną, brodawkowatą powierzchnię, mogą być pojedyncze lub występować w skupiskach. Ich kolor może być zbliżony do koloru skóry, ale czasami przybierają odcień szary, brązowy, a nawet czarny, zwłaszcza jeśli wystąpi krwawienie lub zagojenie uszkodzonych naczyń krwionośnych. Lokalizacja kurzajek jest bardzo różnorodna – najczęściej pojawiają się na dłoniach, palcach, stopach, ale mogą wystąpić praktycznie w każdym miejscu na ciele, w tym na twarzy, łokciach czy kolanach.
Kluczowe dla rozpoznania jest wywiad lekarski. Lekarz zapyta o czas pojawienia się zmiany, ewentualne dolegliwości bólowe, swędzenie, krwawienie, a także o czynniki ryzyka, takie jak korzystanie z miejsc publicznych o podwyższonej wilgotności, kontakt z osobami z kurzajkami, czy obniżona odporność. Warto poinformować lekarza o wszelkich schorzeniach przewlekłych, przyjmowanych lekach czy niedawnych infekcjach, które mogły osłabić system immunologiczny. W niektórych przypadkach lekarz może zlecić dodatkowe badania, choć zazwyczaj rozpoznanie kurzajki opiera się na badaniu fizykalnym i wywiadzie.
Ważne jest, aby odróżnić kurzajki od innych zmian skórnych, które mogą mieć podobny wygląd, ale wymagają innego leczenia. Mogą to być np. odciski, modzele, łagodne lub złośliwe nowotwory skóry. Dlatego samodiagnoza i samodzielne próby leczenia bez konsultacji z profesjonalistą mogą być nieskuteczne lub nawet szkodliwe. Jeśli zmiana szybko się powiększa, zmienia kolor, boli, krwawi lub budzi jakiekolwiek wątpliwości, wizyta u dermatologa jest absolutnie wskazana. Lekarz oceni charakter zmiany, a w razie potrzeby, pobierze wycinek do badania histopatologicznego.
Zrozumieć zakażenie wirusem HPV od czego biorą się kurzajki
Drogi przenoszenia wirusa są liczne i zazwyczaj związane z bezpośrednim kontaktem skóra-do-skóry z osobą zakażoną. Dotyczy to sytuacji, gdy osoba zdrowa dotyka kurzajki, a następnie swojej skóry, lub gdy dzieli się przedmiotami, które miały kontakt z zainfekowaną skórą, np. ręcznikami, obuwiem czy narzędziami do pielęgnacji stóp. Wirus może przetrwać na powierzchniach przez pewien czas, dlatego miejsca publiczne o dużej wilgotności i temperaturze, takie jak baseny, prysznice, sauny, siłownie czy przebieralnie, są szczególnie sprzyjającym środowiskiem dla jego rozprzestrzeniania. Używanie wspólnych ręczników, mat czy obuwia w takich miejscach znacząco zwiększa ryzyko infekcji.
Po wniknięciu wirusa do naskórka, jego namnażanie i rozwój brodawki może trwać od kilku tygodni do kilku miesięcy, a nawet dłużej. Okres inkubacji jest bardzo zmienny i zależy od wielu czynników, w tym od typu wirusa, miejsca infekcji oraz stanu układu odpornościowego osoby zakażonej. Warto podkreślić, że nie każda ekspozycja na wirusa HPV prowadzi do rozwoju kurzajek. Zdrowy, silny układ odpornościowy jest w stanie zwalczyć infekcję, zanim jeszcze pojawią się widoczne zmiany skórne. Dlatego osoby z osłabioną odpornością, np. po przebytych chorobach, w trakcie leczenia immunosupresyjnego, czy osoby starsze, są bardziej podatne na rozwój brodawek.
Jakie są najczęstsze miejsca występowania kurzajek od czego zacząć profilaktykę
Kurzajki mogą pojawić się praktycznie na każdej części ciała, ale niektóre lokalizacje są statystycznie częstsze ze względu na sposób, w jaki wirus HPV się rozprzestrzenia i jakie czynniki sprzyjają jego rozwojowi. Najczęściej spotykane są brodawki na dłoniach i palcach. Są one wynikiem bezpośredniego kontaktu z wirusem, na przykład poprzez dotykanie zanieczyszczonych powierzchni lub kontaktu z innymi osobami, które mają kurzajki. Często pojawiają się na wałach paznokciowych, co może być bolesne i utrudniać codzienne czynności.
Kolejnym częstym miejscem są stopy, gdzie kurzajki przybierają formę brodawek podeszwowych. Ze względu na nacisk podczas chodzenia, mogą one wrastać w głąb skóry, powodując znaczny dyskomfort i ból przy każdym kroku. Często są mylone z odciskami, jednak charakterystyczne punkty krwawienia (małe czarne kropki) po zeskrobaniu powierzchni mogą pomóc w ich rozróżnieniu. Brodawki podeszwowe często pojawiają się w miejscach publicznych, takich jak baseny, prysznice czy szatnie, gdzie wirus może przetrwać na wilgotnych powierzchniach.
Profilaktyka jest kluczowa w zapobieganiu powstawaniu kurzajek. Aby zminimalizować ryzyko infekcji wirusem HPV, należy przestrzegać kilku podstawowych zasad higieny:
- Zachowaj szczególną ostrożność w miejscach publicznych, takich jak baseny, sauny, siłownie czy plaże. Zawsze noś klapki lub inne obuwie ochronne, aby uniknąć bezpośredniego kontaktu stóp z zakażonymi powierzchniami.
- Unikaj dzielenia się osobistymi przedmiotami, takimi jak ręczniki, skarpetki, obuwie czy pilniki do paznokci. Wirus może łatwo przenieść się na te przedmioty.
- Dbaj o higienę rąk. Regularne mycie rąk, zwłaszcza po przebywaniu w miejscach publicznych, może pomóc usunąć potencjalne wirusy z powierzchni skóry.
- Nie dotykaj istniejących kurzajek, ani swoich, ani cudzych. Unikaj drapania lub zdrapywania brodawek, ponieważ może to prowadzić do ich rozprzestrzeniania się na inne części ciała lub do zakażenia innych osób.
- Wspieraj swój układ odpornościowy. Zdrowa dieta, regularna aktywność fizyczna, odpowiednia ilość snu i unikanie stresu to czynniki, które wzmacniają naturalne mechanizmy obronne organizmu, czyniąc go bardziej odpornym na infekcje.
- Jeśli zauważysz u siebie lub u kogoś z domowników kurzajki, jak najszybciej skonsultuj się z lekarzem lub farmaceutą, aby rozpocząć odpowiednie leczenie i zapobiec dalszemu rozprzestrzenianiu się wirusa.
Przestrzeganie tych prostych zasad może znacząco zmniejszyć ryzyko zachorowania i uchronić przed nieprzyjemnymi zmianami skórnymi, jakimi są kurzajki.
Kurzajki od czego można je odróżnić i kiedy zgłosić się do lekarza
W kontekście diagnozowania zmian skórnych, kluczowe jest odróżnienie kurzajki od innych, potencjalnie podobnych zmian. Chociaż kurzajki mają charakterystyczny wygląd, czasami mogą być mylone z innymi schorzeniami. Na przykład, odciski i modzele często występują na stopach i dłoniach, ale zazwyczaj mają gładszą powierzchnię i są wynikiem nadmiernego nacisku lub tarcia, a nie infekcji wirusowej. Charakterystyczne dla kurzajek są drobne, czarne punkty wewnątrz zmiany, będące zamkniętymi naczyniami krwionośnymi, które nie występują w odciskach czy modzelach.
Innym schorzeniem, które może przypominać kurzajki, są brodawki łojotokowe. Są to łagodne zmiany nowotworowe skóry, które zazwyczaj pojawiają się u osób starszych i mają zazwyczaj bardziej “przyklejony” wygląd, często brązowy lub czarny, z charakterystyczną, lekko grudkowatą powierzchnią. Z kolei w przypadku podejrzenia zmian złośliwych, takich jak czerniak czy rak podstawnokomórkowy, należy natychmiast skonsultować się z lekarzem. Te zmiany często cechują się asymetrią, nieregularnymi brzegami, zróżnicowanym kolorem, dużą średnicą lub ewolucją (zmianą wyglądu w czasie).
Istnieje szereg sytuacji, w których zgłoszenie się do lekarza jest absolutnie wskazane. Po pierwsze, jeśli nie masz pewności co do charakteru zmiany skórnej. Samodiagnoza może prowadzić do błędnego leczenia lub opóźnienia wdrożenia terapii, jeśli zmiana jest poważniejsza. Po drugie, jeśli kurzajka jest bardzo bolesna, krwawi, szybko się powiększa lub zmienia kolor, może to świadczyć o powikłaniach lub innym schorzeniu. Po trzecie, jeśli masz wiele kurzajek, które szybko się rozprzestrzeniają, może to wskazywać na osłabiony układ odpornościowy i wymagać dalszej diagnostyki.
Szczególną ostrożność powinny zachować osoby z cukrzycą, chorobami układu krążenia lub obniżoną odpornością, ponieważ nawet niewielkie zmiany skórne mogą prowadzić do poważnych powikłań, takich jak infekcje bakteryjne czy trudno gojące się rany. W takich przypadkach każda nowa lub zmieniająca się zmiana skórna powinna być skonsultowana z lekarzem. Również kurzajki zlokalizowane w miejscach drażliwych, takich jak okolice narządów płciowych, okolice oczu czy jamy ustnej, wymagają konsultacji lekarskiej ze względu na specyfikę leczenia i ryzyko powikłań.
Kurzajki od czego się biorą w kontekście leczenia farmakologicznego
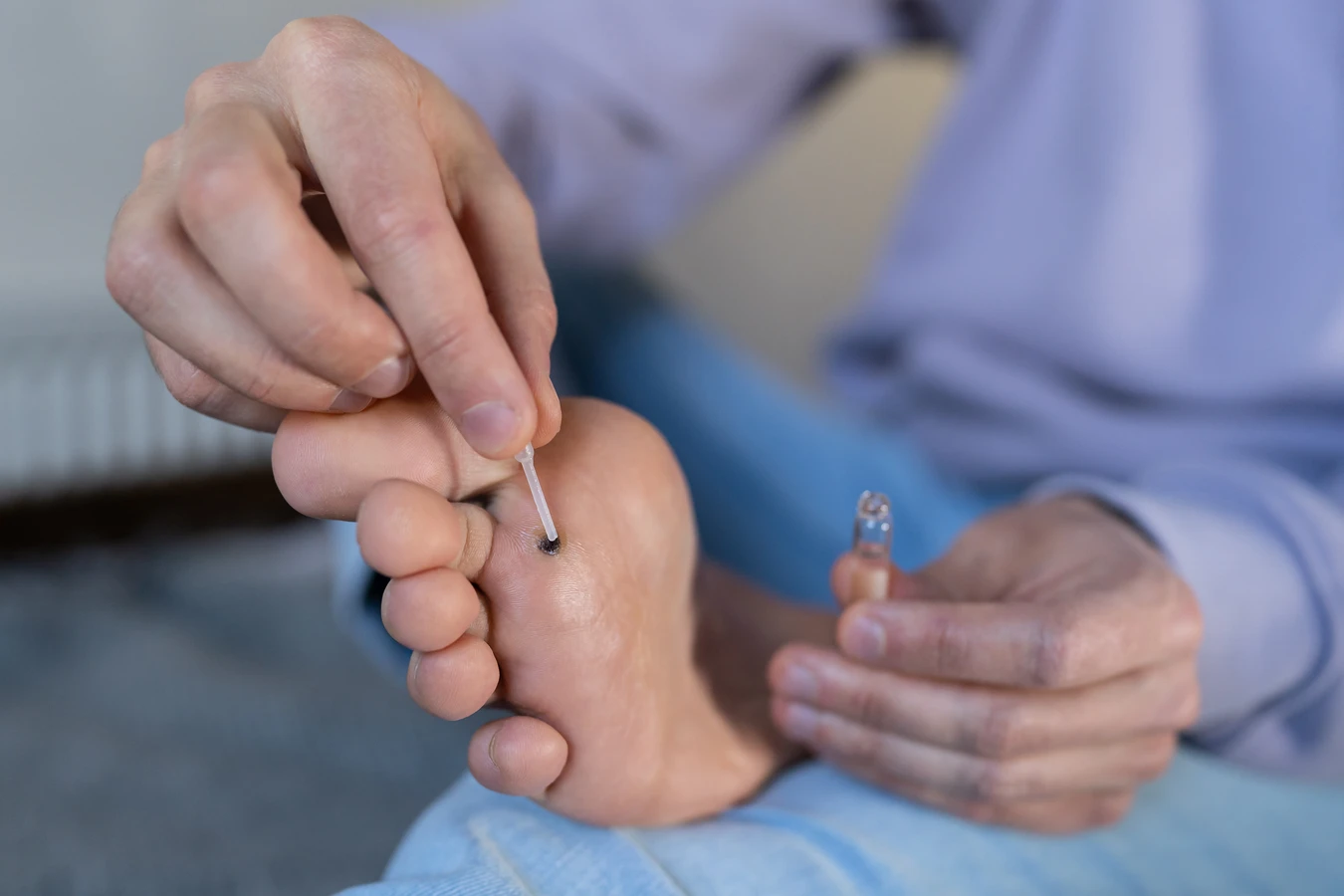
Leczenie farmakologiczne kurzajek opiera się na kilku głównych mechanizmach, których celem jest zniszczenie zainfekowanych komórek naskórka lub pobudzenie układu odpornościowego do walki z wirusem HPV. Najczęściej stosowane preparaty dostępne bez recepty zawierają składniki keratolityczne, takie jak kwas salicylowy lub kwas mlekowy. Działają one poprzez stopniowe złuszczanie warstw naskórka, w którym znajdują się wirusy, prowadząc do usunięcia brodawki. Stosowanie tych preparatów wymaga cierpliwości i systematyczności, a proces leczenia może trwać od kilku tygodni do kilku miesięcy.
Inną grupą leków są preparaty zawierające pochodne cyklodekstryn, które mają właściwości wysuszające i antybakteryjne, a także pomagają w usuwaniu martwego naskórka. Dostępne są również preparaty w formie płynów lub żeli, które aplikuje się bezpośrednio na kurzajkę. Niektóre nowsze preparaty zawierają składniki, które tworzą na powierzchni brodawki warstwę izolującą, utrudniając jej odżywianie i powodując jej obumieranie. Warto pamiętać, że preparaty te mogą być żrące, dlatego należy chronić zdrową skórę wokół kurzajki, np. poprzez nałożenie wazeliny.
W przypadkach, gdy leczenie dostępne bez recepty jest nieskuteczne, lekarz może zalecić silniejsze środki farmakologiczne, często przepisywane na receptę. Należą do nich preparaty zawierające wyższe stężenia kwasu salicylowego, a także podofilotoksyna, która jest stosowana w leczeniu brodawek płciowych, ale może być również używana w innych lokalizacjach. Innym przykładem są immunomodulatory, takie jak imikwimod, który działa poprzez stymulację lokalnej odpowiedzi immunologicznej organizmu przeciwko wirusowi HPV. Leczenie immunomodulatorami może być skuteczne, ale wymaga regularnego stosowania i może wiązać się z wystąpieniem reakcji zapalnych w miejscu aplikacji.
Ważne jest, aby pamiętać, że nawet po skutecznym leczeniu, wirus HPV może pozostać w organizmie w stanie uśpienia, co oznacza, że kurzajki mogą nawrócić w przyszłości, zwłaszcza gdy układ odpornościowy zostanie osłabiony. Dlatego po zakończeniu leczenia warto nadal stosować profilaktykę i obserwować skórę pod kątem ewentualnego pojawienia się nowych zmian. W przypadku jakichkolwiek wątpliwości co do stosowania preparatów farmakologicznych, należy skonsultować się z lekarzem lub farmaceutą, aby dobrać najodpowiedniejszą metodę leczenia.
“`